Archiv für die Kategorie „Allgemein“
DKK 2016: Niedergelassene Hämatologen und Onkologen warnen vor “Rationierung durch die Hintertür”
Der Berufsverband warnt vor einem Angriff auf die Therapiefreiheit zu Lasten der Krebspatienten
Bei der medikamentösen Versorgung von Krebspatienten in Deutschland wird seit Neuestem versucht, wirksame Therapien gezielt von der Erstattung durch die Gesetzliche Krankenversicherung auszunehmen. Anlässlich des Deutschen Krebskongresses warnt der Berufsverband der Niedergelassenen Hämatologen und Onkologen in Deutschland – BNHO e. V. vor dieser „Rationierung durch die Hintertür“.
Mit dem so genannten AMNOG-Verfahren wurde in Deutschland vor fünf Jahren ein neues Bewertungsverfahren für innovative Arzneimittel eingeführt, bei dem nach der arzneimittelrechtlichen Zulassung der Patientennutzen im Rahmen einer „frühen Nutzenbewertung“ noch einmal separat abgeschätzt wird. Das Ergebnis der frühen Nutzenbewertung bildet die Grundlage für Preisverhandlungen bzw. Rabattverträge zwischen den pharmazeutischen Unternehmen und den Krankenkassen: Je höher der Zusatznutzen, umso besser ist der Preis, den der Hersteller für sein Medikament im
GKV-System erzielen kann. So weit, so fair. „Mittlerweile ist aber zu beobachten, dass das als Instrument der Preisfindung zwischen Industrie und GKV entwickelte AMNOG-Verfahren dafür missbraucht wird, die Erstattung wirksamer Medikamente bei Krebspatienten einzuschränken und damit in die Therapiefreiheit des Arztes fundamental und unzulässig einzugreifen“, betonte der BNHO-Vorsitzende Prof. Dr. Stephan Schmitz. Hoch wirksame Krebsmedikamente sollen nur noch Krebspatienten zu Lasten der GKV verordnet werden dürfen, bei denen das AMNOG-Verfahren einen Zusatznutzen gegenüber (kostengünstigeren) Vergleichstherapien bescheinigt hat. Damit wäre ein
Medikament ohne Zusatznutzen bei Patienten trotz nachgewiesener Wirksamkeit nicht verordnungsfähig.
Konkret enthält beispielsweise die Arzneimittelvereinbarung zwischen der KV Bayern und bayerischen Krankenkassen einen Passus, wonach „Arzneimittel, bei denen der Gemeinsame Bundesausschuss einen Zusatznutzen festgestellt hat, […] grundsätzlich nur in den Anwendungsgebieten mit Zusatznutzen verordnet“ werden sollen. „Damit wird versucht, in die Therapiekompetenz des Arztes einzugreifen und aus Kostengründen unter dem Mantel einer ‚wirtschaftlichen Verordnung’ Krebspatienten wirksame Medikamente vorzuenthalten. Hier liegt ganz klar eine nicht zulässige Rationierung vor, die die Versorgung verschlechtern und letztlich Leben kosten kann“, betonte Dr. Robert Dengler, der die bayerischen Verhältnisse als Geschäftsführer des BNHO Bayern und aus seiner hämatologisch-onkologischen Schwerpunktpraxis in Regensburg aus erster Hand kennt.
Der BNHO möchte den Deutschen Krebskongress 2016 nutzen, um mit Nachdruck vor dieser gefährlichen Entwicklung zu warnen. Bei einem Kongresssymposium unter dem gemeinsamen Vorsitz des BNHO und der Deutschen Krebsgesellschaft wurde das Thema unter anderem mit Vertretern der Kassenärztlichen Vereinigung Bayerns und auch der Kostenträger diskutiert. „Es gab Anfang des Jahrtausends im Zusammenhang mit dem Off-Label-Use schon einmal den Versuch, die Verordnung wirksamer Medikamente einzuschränken. Das ist damals zurecht gescheitert. Wir müssen das jetzt
nicht unter anderen Vorzeichen wiederholen“, so Schmitz.
Für die Kassenärztliche Vereinigung Bayerns betonte Johann Fischaleck, dass das AMONG weder den Stellenwert neuer Arzneimittel innerhalb des medizinischen Standards noch innerhalb der Leitlinien festlege: „Dies müssen die Fachgesellschaften leisten“, so Fischaleck. Seien zwei Interventionen medizinisch vergleichbar, müsse allerdings die kostengünstigere eingesetzt werden.
Der BNHO schließt sich dieser Auffassung im Prinzip an, verwahrt sich aber dagegen, dass Medikamente nur wegen eines nicht nachgewiesenen Zusatznutzens aus der Erstattung genommen werden. Auch ohne Nachweis eines Zusatznutzens handelt es sich um hoch wirksame, arzneimittelrechtlich zugelassene Medikamente. „Gerade bei fortgeschrittenen Krebserkrankungen ist es häufig notwendig, dass es verschiedene wirksame Medikamente für die Patienten gibt, die in Kombination oder sequenziell eingesetzt werden können. Nur so erreiche man eine lange Tumorrückbildung (Remission). Krebsmedikamente wirken am Anfang häufig sehr gut, dann entwickeln sich aber Resistenzen, und man braucht ein weiteres Medikament – ein wirksames Medikament und nicht nur ein Medikament, das im AMNOG-Verfahren einen Zusatznutzen gezeigt hat“, betonte Schmitz. „Die Entscheidung über diese patientenindividuelle Therapie muss auch in Zukunft allein beim Arzt liegen.“
Quelle: Berufsverband der Niedergelassenen Hämatologen und Onkologen in Deutschland – BNHO e.V.
Moderne Krebsmedizin: präventiv, personalisiert, präzise und partizipativ
Die Chancen moderner Krebsmedizin: innovative Therapien für den individuellen Patienten
Anhand der Forschungsergebnisse der Wissenschaftler um Professor Dr. Matthias Fischer von der Universitätskinderklinik zu Köln wird deutlich, wie wichtig die genaue molekulare Charakterisierung von Tumoren für die Entwicklung verbesserter Therapien ist. Der Mediziner untersucht genetische Veränderungen im Neuroblastom, das zu den häufigsten Tumorarten im Kindesalter gehört. In manchen Fällen bildet sich das Neuroblastom ohne jegliche Therapie komplett zurück, bei anderen Patienten jedoch schreitet es trotz Therapie unaufhaltsam voran. Die Gründe dafür waren bisher weitgehend unbekannt. Die Kölner Wissenschaftler konnten nun die genetischen Veränderungen, die zu einem aggressiven Krankheitsverlauf führen, identifizieren. „Unsere Erkenntnisse verändern unser Verständnis der Entwicklung des Neuroblastoms fundamental und könnten in Zukunft Diagnostik und Therapie des Neuroblastoms maßgeblich beeinflussen“, so Professor Fischer.
Dr. Fritz Pleitgen, Präsident der Deutschen Krebshilfe, hält es für wichtig, bei allen Diskussionen zu den verschiedenen Themenkomplexen des Kongresses immer die Patientenbelange im Blick zu haben. Dabei dürfe auch der zwischenmenschliche Aspekt der Krebsmedizin nicht vernachlässigt werden. „Der Krebspatient von heute möchte als aktiver, gleichberechtigter Partner angesprochen werden. Die traditionell geprägte Arzt-Patient-Beziehung ist ein Auslaufmodell – der paternalistisch handelnde Arzt hält den heutigen Herausforderungen nicht mehr stand. Die Patienten wollen aktiv zu einer Verbesserung des Krankheitsverlaufes beitragen und mitentscheiden.“ Hierbei gelte es insbesondere, die kommunikativen Kompetenzen von Ärzten und anderen Heilberuflern zu verbessern sowie die Gesundheitskompetenz der Allgemeinbevölkerung und insbesondere der Krebspatienten zu stärken.
Deutlich weniger Neuerkrankungen und Todesfälle seit Einführung der Vorsorge-Darmspiegelung
2002 wurde die Vorsorge-Koloskopie in das gesetzliche Krebsfrüherkennungs-Programm in Deutschland aufgenommen. Zwischen 2003 und 2012 sank die altersstandardisierte Darmkrebs-Neuerkrankungsrate in Deutschland um rund 14 Prozent, wie Wissenschaftler im Deutschen Krebsforschungszentrum nun berechneten. Der Rückgang zeigte sich am stärksten in den Altersgruppen ab 55 Jahren, in denen die Untersuchung angeboten wird. Die altersstandardisierte Darmkrebs-Sterblichkeit sank um fast 21 Prozent bei Männern und sogar um über 26 Prozent bei Frauen.
Die Darmspiegelung ist Früherkennung und zugleich echte „Krebsvorsorge“; da eventuell entdeckte Krebsvorstufen direkt bei der Untersuchung entfernt werden können. Im Oktober 2002 wurde die „Vorsorge-Koloskopie“, so der Fachbegriff, für Versicherte ab 55 Jahren in das gesetzliche Krebsfrüherkennungsprogramm in Deutschland aufgenommen. Zwischen 2003 und 2012 nahmen etwa 20-30 Prozent der Anspruchsberechtigten dieses Angebot wahr.
Hermann Brenner und seine Kollegen im Deutschen Krebsforschungszentrum (DKFZ) haben nun gemeinsam mit Wissenschaftlern vom Krebsregister Saarland und der Universität Lübeck untersucht, ob und in welchem Umfang die Vorsorge-Koloskopie bereits zehn Jahre nach ihrer Einführung Wirkung zeigt.
Da Darmkrebs sich in den meisten Fällen sehr langsam über viele Jahre entwickelt, wird der volle Effekt der Präventionsmaßnahme erst längerfristig zum Tragen kommen. Doch schon zwischen 2003 und 2012 sank die altersstandardisierte Neuerkrankungsrate in Deutschland um 13,8 Prozent bei Männern und um 14,3 Prozent bei Frauen. Die altersstandardisierte Darmkrebs-Sterblichkeit sank um 20,8 Prozent bei Männern und sogar um 26,5 Prozent bei Frauen.
Der starke Rückgang an neu diagnostizierten Darmkrebs-Fällen betraf selektiv die Altersgruppen ab 55 Jahren. Zuvor war die Neuerkrankungsrate über mehrere Jahrzehnte angestiegen, erst im Untersuchungszeitraum kam es zur Trendumkehr. In den Altersgruppen unter 55 Jahren, denen die Vorsorge-Untersuchung nicht angeboten wird, war dagegen kein vergleichbarer Rückgang der Neuerkrankungen zu beobachten.
Die beobachteten Muster sprechen dafür, dass die Vorsorge-Darmspiegelung ganz wesentlich dazu beiträgt, die Darmkrebs-Neuerkrankungsrate und Sterblichkeit in Deutschland zu senken. Nach den längerfristigen Erfahrungen aus den USA erwarten die Wissenschaftler, dass sich dieser Rückgang sowohl der Neuerkrankungsrate als auch der Sterblichkeit in den kommenden Jahren weiter deutlich fortsetzt und noch verstärkt.
„Bei der Koloskopie werden viele Tumoren in einem frühen Stadium mit guten Heilungschancen entdeckt, deshalb geht die Sterblichkeit sogar noch stärker zurück als die Neuerkrankungsrate“, erklärt der Epidemiologe Michael Hoffmeister vom DKFZ. Studienleiter Hermann Brenner ergänzt: „Heute gibt es in Deutschland jedes Jahr mehr als 60.000 Darmkrebs-Neuerkrankungen und mehr als 25.000 Darmkrebs-Todesfälle. Die meisten dieser Fälle könnten durch eine Darmspiegelung vermieden werden – das ist das beste Argument dafür, dieses effektive Vorsorgeangebot zu nutzen!“.
Die Grundlage für die Berechnung der Neuerkrankungsrate waren die Daten der epidemiologischen Krebsregister, für die Berechnung der Mortalität die amtliche Todesursachenstatistik. Längerfristige Trends wurden anhand der Daten des Krebsregisters Saarland ermittelt, das bereits seit langem Krebsfälle vollständig erfasst.
Quelle: Deutsches Krebsforschungszentrum DKFZ (PM 16 08)
Hermann Brenner, Petra Schrotz-King, Bernd Holleczek, Alexander Katalinic, Michael Hoffmeister: Rückgang der Darmkrebs-Inzidenz und Mortalität in Deutschland – Analyse zeitlicher Trends in den ersten 10 Jahren nach Einführung der Vorsorge-Koloskopie – Deutsches Ärzteblatt, 19. Februar 2016
TOP-Infos zu modernen Krebsmedikamenten: Arzneimittel bewertung wird neue Rubrik auf Onkopedia.com
 Prof. Dr. Diana Lüftner, Oberärztin an der Medizinischen Klinik mit Schwerpunkt Hämatologie und Onkologie an der Berliner Charité.
Prof. Dr. Diana Lüftner, Oberärztin an der Medizinischen Klinik mit Schwerpunkt Hämatologie und Onkologie an der Berliner Charité.Mehr Impfen! – Der Krebsprävention eine Chance geben:
Nobelpreisträger Harald zur Hausen ruft anlässlich des diesjährigen Weltkrebstages dazu auf, die Impfung gegen krebserregende humane Papillomviren (HPV) intensiver zu nutzen.
Prof. Dr. Harald zur Hausen, erhielt 2008 den Nobelpreis f. Medizin für seine Arbeit zu HPV Viren.
Bereits 1976 publizierte er die Hypothese, dass humane Papillomviren (Warzenviren) eine Rolle bei der Entstehung von Gebärmutterhalskrebs (Zervixkarzinom) spielten. Aus dem Verdacht wurde bald experimentell untermauerte wissenschaftliche Gewissheit. Anfang der 1980er Jahre konnte er mit seiner Arbeitsgruppe erstmals die Typen HPV 16 und HPV 18 des humanen Papillomvirus aus an Gebärmutterhalskrebs erkranktem Gewebe isolieren. Die Entdeckung des Auslösers der bei Frauen dritthäufigsten Krebserkrankung eröffnete völlig neue Perspektiven der Vorbeugung und Behandlung und führte letztlich zur Entwicklung von HPV-Impfstoffen, die seit 2006 verfügbar sind. (Quelle: WIKIPEDIA)“We can. I can.” – das Motto des Weltkrebstags am 4. Februar erinnert daran:
Jeder kann dazu beitragen, sein persönliches Krebsrisiko zu senken, etwa
- durch einen gesunden Lebensstil und
- durch die Teilnahme an Früherkennungsuntersuchungen.
- Eine weitere Möglichkeit, sich vor Krebs zu schützen, ist die Impfung gegen krebserregende humane Papillomviren (HPV). In Deutschland wird die HPV-Impfung für Mädchen im Alter zwischen 9 und 14 Jahren empfohlen. Der kürzlich erschienene Impfreport des Robert Koch-Instituts zeigt jedoch, dass hierzulande gerade mal 29 Prozent der 15-jährigen Mädchen den vollen Impfschutz haben.
Herr zur Hausen, in Deutschland ist nur etwa ein Drittel der Mädchen gegen HPV geimpft. Woran könnte das liegen?
Zur Hausen: Ein sehr trauriges Ergebnis! Die Hauptursache dafür ist sicherlich, dass Ärzte, medizinisches Personal und Gesundheitspolitiker, aber auch die Kinder und ihre Lehrer und Eltern nicht genügend über die sehr hohe Wirksamkeit und Sicherheit der HPV-Impfung informiert sind. So beobachten wir bei den Geimpften einen nahezu hundertprozentigen Schutz vor Infektion mit HPV 16 und 18, den häufigsten Krebserregern unter den Papillomviren. Bei anderen Impfungen, etwa gegen Hepatitisviren, kommt es dagegen in etwa fünf Prozent der Fälle zu Impfversagern.
Auf der anderen Seite ist die Impfung sehr sicher: Es ist nur eine Nebenwirkung auf etwa eine Million Impfdosen dokumentiert. Und dabei handelt es sich meist nicht um bedrohliche Symptome.
Gibt es bereits Zahlen zum Rückgang von Gebärmutterhalskrebs?
Zur Hausen: Weil es nach einer HPV-Infektion schätzungsweise 15 bis 30 Jahre dauert, bis eine Krebserkrankung festgestellt wird, ist es derzeit noch zu früh für statistisch gesicherte Aussagen zum Rückgang von Gebärmutterhalskrebs unter den Geimpften. Aber der signifikante Rückgang von Krebsvorstufen, aus denen mit einer hohen Wahrscheinlichkeit Krebs entsteht, spricht eine deutliche Sprache.
Sie sind ein Wegbereiter der HPV-Impfung. Wie ist es für sie persönlich, wenn Sie von den niedrigen Impfquoten hierzulande lesen?
Zur Hausen: Ich muss wirklich sagen, das ärgert mich. Was mich noch mehr ärgert als die Verweigerung der Impfung durch Eltern und Kinder, ist die immer wieder beobachtete Ignoranz einiger Mediziner, die sich nicht hinreichend informiert haben. Man muss mal ganz dramatisch darauf hinweisen, was es bedeutet, die Impfung auszulassen: Heute erkranken etwa 6000 Frauen an Gebärmutterhalskrebs und ungefähr 2500 von ihnen sterben daran. Man kann also eine einfache Rechnung anstellen, wie es sich später auswirkt, wenn über die Hälfte der Mädchen nicht geimpft sind.
Wie könnte man den Impfschutz in Deutschland verbessern?
Zur Hausen: Neben einer kontinuierlichen Aufklärung halte ich Impfprogramme in Schulen für sinnvoll. Das machen uns beispielsweise die Briten und Australier vor, dort erreichen die Impfraten über 80 Prozent. Gerade wurde in Hessen ein Modellversuch gestartet, um zu erproben, ob das auch eine Option für Deutschland ist.
Am meisten könnten wir meiner Meinung nach erreichen, wenn auch bei uns die Jungs geimpft würden. Das ist eine geradezu zwingende Forderung, denn in nahezu allen Kulturen haben die jungen Männer mehr Sexualpartner als Frauen der gleichen Altersgruppe und sind damit die wichtigsten Verbreiter der Infektion. Ganz plakativ gesagt: Würden wir nur die Jungs impfen, würden wir wahrscheinlich mehr Fälle von Gebärmutterhalskrebs verhüten als mit der ausschließlichen Impfung der Mädchen!
Gibt es auch gute Nachrichten?
Zur Hausen: Mit den heutigen Impfstoffen gegen HPV16 und 18 lässt sich das Auftreten von Gebärmutterhalskrebs voraussichtlich um 70 Prozent reduzieren, wahrscheinlich sogar um 80 Prozent wegen der Kreuzimmunität. Ein Impfstoff, der gegen neun verschiedene krebserregende HPV-Typen gerichtet ist, wird derzeit klinisch erprobt und könnte vermutlich gegen mehr als 90 Prozent der Krebsfälle schützen. Ein anderes Unternehmen entwickelt sogar einen Impfstoff, der eine Komponente der Virushülle beinhaltet, die in fast allen HPV-Typen vorkommt und damit neben dem Krebsschutz auch Schutz vor vielerlei Warzen verspricht.
Quelle: Deutsches Krebsforschungszentrum (DKFZ), Heidelberg
Forschung: Deutsches Krebsforschungszentrum entwickelt Wirkstoff Fumagillin
Wissenschaftlern aus dem Deutschen Krebsforschungszentrum ist es gelungen, die dreidimensionale Struktur des vielversprechenden Anti-Krebswirkstoffs Fumagillin nachzubilden: Die synthetische Substanz erwies sich in der Zellkultur als wirksam und deutlich stabiler als das Naturprodukt. Sie soll nun als Ausgangsstoff dienen, der weiter zu einem Medikament gegen Krebs und auch gegen Fettleibigkeit optimiert werden kann.
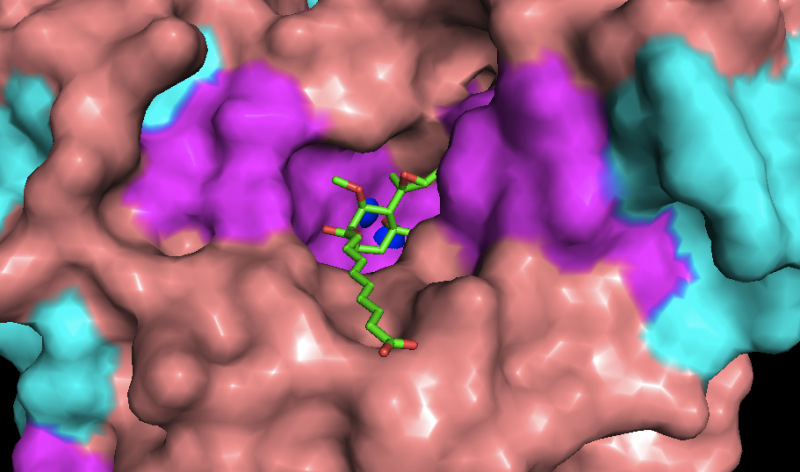
Die „Gießkannenschimmel“ (Aspergillus) produzieren gefürchtete Pilzgifte, aber auch Substanzen mit interessanter pharmakologischer Wirkung. Dazu zählt das vom verbreiteten Schimmelpilz Aspergillus fumigatus gebildete Fumagillin. Vor mehr als 20 Jahren hatten amerikanische Forscher per Zufall entdeckt, dass Fumagillin das Wachstum von Krebszellen hemmt, vor allem durch die Blockade der Tumor-Blutgefäße. Da die behandelten Tiere stark an Gewicht verloren, erkannten die Forscher, dass Fumagillin auch der Entstehung von Fettleibigkeit vorbeugen kann.
In präklinische Versuchen zeigte die vielversprechende Substanz jedoch wesentliche Schwächen: Sie erwies sich als zu instabil und löste schwere Nebenwirklungen im zentralen Nervensystem aus.
„Viele wichtige Medikamente, vor allem Antibiotika und Krebsmedikamente, basieren auf Naturstoffen“, sagt Aubry Miller, der gemeinsam mit seinem Kollegen Nikolas Gunkel im Deutschen Krebsforschungszentrum die Arbeitsgruppe Wirkstoffforschung leitet. „Meist müssen die ursprünglichen Substanzen jedoch noch chemisch optimiert werden, um ihre Wirkung und ihre pharmakologischen Eigenschaften zu verbessern.“
Üblicherweise modifizieren Chemiker dazu das Naturprodukt. So entstand etwa der Wirkstoff Beloranib. Dieses „modifizierte“ Fumagillin verursacht weniger Nebenwirkungen, ist aber ähnlich instabil wie die natürliche Ausgangssubstanz.
Die DKFZ-Forscher wählten daher gemeinsam mit Kollegen vom Institut für Pharmazie und Molekulare Biotechnologie der Universität Heidelberg einen anderen Weg: Sie synthetisierten ein Molekül, das die dreidimensionale Struktur des Fumagillin imitiert, ohne dabei mit der Pilzsubstanz chemisch verwandt zu sein. „Fumagillin wirkt, indem es ein bestimmtes Enzym der Zellen blockiert. Unser Ziel war es, die synthetische Nachbildung so genau wie möglich an die Struktur von Fumagillin anzupassen, damit sie ähnliche biologische Eigenschaften hat wie die natürliche Substanz. An den Kristallstruktur-Analysen haben wir gesehen, dass unser vereinfachtes Molekül genau an dieselben Aminosäuren im aktiven Zentrum des Enzyms bindet wie sein natürliches Vorbild.“, sagt Michael Morgen, der Erstautor der Arbeit.
Tatsächlich hemmt die synthetische Substanz auch das Wachstum von Blutgefäßzellen und von Tumorzellen, bleibt aber in der Wirksamkeit etwas hinter dem Naturstoff zurück. In punkto Stabilität erwies sich die chemische Imitation dem natürlichen Original als deutlich überlegen.
„Es stehen noch viele biologische Tests aus. Beispielsweise wissen wir noch nichts über die Nebenwirkungen im zentralen Nervensystem“, sagt Aubry Miller. „Wir sehen unser Molekül als Ausgangsstoff, der sich weiter optimieren lässt.“ Angesichts des interessanten Wirkspektrums – gegen viele Tumoren und gegen Übergewicht – sind die Forscher vom Potenzial ihres Wirkstoffs überzeugt.
Michael Morgen, Christian Jöst, Mona Malz, Robert Janowski, Dierk Niessing, Christian D. Klein, Nikolas Gunkel, Aubry K. Miller: Spiroepoxytriazoles Are Fumagillin-like Irreversible Inhibitors of MetAP2 with Potent Cellular Activity. ACS Chemical Biology 2016, DOI: 10.1021/acschembio.5b00755
Quelle: Deutsche Krebsforschungszentrum (DKFZ)
Krebsinformationstag Ostwestfalen Lippe am 15. Januar 2016 in Bielefeld
In der Zeit von 13:30 bis 17:30 stehen beim nunmehr dritten Krebsinformationstag in Ostwestfalen Lippe Themen im Vordergrund, über die wenige sprechen, aber die viele berühren. Betroffene geben ebenso Auskunft wie Krebsexperten und Dialog steht an diesem Tag im Vordergrund. Das Programm steht unter www.krebsinformationstag.de in den kommenden Tagen zum Download bereit.
Genetisches Profiling – In der Krebsmedizin ist die genetische Diagnostik mittlerweile unverzichtbar
Anlässlich des 32. Deutschen Krebskongresses 2016 in dessen Rahmen am 27. Februar auch der Krebsaktionstag für Laien und Betroffene angeboten wird, hat die Deutsche Krebsgesellschaft e.V. und die Deutsche Krebshilfe gemeinsam mit der Berliner Krebsgesellschaft drei Referenten interviewt, die wir hier ungekürzt veröffentlichen möchten.
Noch vor wenigen Jahren war die DNA-Sequenzierung ausschließlich ein Werkzeug der Grundlagenforscher zur Entschlüsselung des genetischen Codes. Mittlerweile hat diese Technik Einzug in die Klinik gehalten. Denn Genmutationen, die man im Tumor findet, können wertvolle Informationen für die gezielte Therapieauswahl liefern.
Prof. Dr. Christoph Röcken, Sprecher der Arbeitsgemeinschaft Onkologische Pathologie in der Deutschen Krebsgesellschaft, erklärt im Interview, wie ein genetisches Tumorprofil erstellt wird und beschreibt die Herausforderungen.
Herr Professor Röcken, können Sie Beispiele nennen, wo eine Genveränderung im Erbgut des Tumors heute schon den Weg zur gezielten Therapie weist?
Das gilt mittlerweile beim Dickdarmkrebs, beim Lungenkrebs, beim schwarzen Hautkrebs, bei Hirntumoren und seit 2015 auch beim Eierstockkrebs. Bei diesen Krebsarten erhalten Pathologen häufig den Auftrag, herauszufinden, ob der Tumor bestimmte Mutationen trägt.
Wie wird das Ausgangsmaterial für die Analyse gewonnen?
Wir starten mit Biopsiematerial oder mit Tumorgewebe aus einer OP und fertigen daraus zunächst Gewebeschnitte an. Anschließend grenzen wir unter dem Mikroskop das Tumorareal ein und berücksichtigen dabei die Heterogenität des Tumors. Die fraglichen Areale werden gezielt herauspräpariert (mikrodisseziert), man gewinnt daraus die DNA und untersucht sie anschließend mit einer DNA-Sequenzierung auf Mutationen.
Welche Sequenzierungsmethoden kommen dabei zum Einsatz?
In der diagnostischen Routine geht es häufig um die Frage, ob ein bestimmtes Gen eine bestimmte Mutation trägt. D.h. der entsprechende Gen-Abschnitt wird zunächst vervielfältigt und dann einer klassischen Sanger-Sequenzierung unterzogen. Mittlerweile sind aber viele Gene bekannt, die in der Diagnostik und Therapie eine Bedeutung haben. Will man die alle mit der klassischen Methode überprüfen, muss man jedes Gen einzeln sequenzieren – ein enormer Zeitaufwand. Das Next Generation Sequencing, kurz NGS, erlaubt die parallele Sequenzierung vieler Gene. Damit lassen sich z. B. 10 bis 40 Gene auf einmal untersuchen, und zwar in einer sogenannten Panel-Sequenzierung. Das steigert die Effizienz der Sequenzierung enorm.
Mit sogenannten Liquid Biopsies wollen die Experten mittlerweile auch im Blut nach der mutierten Krebs-DNA suchen. Wie zuverlässig ist diese Diagnostik?
Dass Tumor-DNA oder auch Tumorzellen im Blut vorkommen, weiß man schon länger. Hämatologen nutzen das bei bestimmten Leukämien, und zwar zur Bestimmung der Resterkrankung nach der Therapie. Diese Leukämien tragen eine charakteristische Mutation; je geringer die Konzentration an mutierter DNA im Blut, desto geringer die minimale Resterkrankung. Auch solide Tumoren können beim Untergang von Tumorzellen DNA ins Blut freisetzen. Das gilt allerdings nicht für alle Tumorarten in jedem Tumorstadium. Annähernd 100% der Patienten mit fortgeschrittenem Darmkrebs weisen zirkulierende Tumor-DNA im Blut auf, nur 40% beim Prostata- oder Nierenkarzinom, und beim Hirntumor findet man gar keine Tumor-DNA im Blut.
Gibt es noch weitere Einschränkungen?
Man muss die Mutation, nach der gesucht werden soll, genau kennen. Eine Liquid Biopsy zur Suche nach einer Genveränderung, die der Tumor gar nicht trägt, macht keinen Sinn. An der Erstellung eines genetischen Profils des Tumors kommt man also nicht vorbei. Außerdem kommen einige der Mutationen, die wir in bösartigen Tumoren finden, auch bei gutartigen Tumoren vor. Insgesamt ist also noch einiges an Standardisierung und Qualitätssicherung nötig, bevor die Liquid Biopsy bei Patienten mit soliden Tumoren routinemäßig angewendet werden kann. Zur Überprüfung des Therapieansprechens bei Patienten mit einer hohen Tumorlast könnten Liquid Biopsies aber durchaus nützlich sein.
Was verändert sich durch die genetische Diagnostik in der Pathologie?
Für die Einteilung von Tumoren ist sie mittlerweile unverzichtbar und ich sehe darin eine große Chance, um die Therapie noch genauer auf die Biologie des Tumors abstimmen zu können. Natürlich unterliegt diese Art der Diagnostik einer großen Dynamik, und wir sind gefordert, mit dem raschen Zuwachs an Wissen und der Entwicklung neuer Methoden Schritt zu halten. Deshalb sind Kongresse wie der DKK 2016 wichtig, bei dem die Experten zusammenkommen, um ihr Wissen auszutauschen. Vor allem im translationalen Programmteil des DKK 2016 sind die Themen Molecular Diagnostics, Next Generation Sequencing und Liquid Biopsy vertreten. Ich verspreche mir interessante Beiträge und spannende Sitzungen vom DKK 2016.
Quelle: Deutsche Krebsgesellschaft, Deutsche Krebshilfe
Kinderwunsch trotz Krebs – wer arm ist, hat das Nachsehen
Auf dem CDU-Bundesparteitag in Karlsruhe steht ein Antrag der Frauen Union zur Diskussion (Antrag D158), der die “Technisierung der Fortpflanzung” kritisiert. Einige Fragen der Kinderwunschmedizin werden in einem Atemzug mit dem Klonen von Menschen genannt. Die Deutsche Stiftung für junge Erwachsene mit Krebs weist auf die Nöte der jungen Patientinnen und Patienten mit Krebs hin und fordert eine Differenzierung der Debatte. Fruchtbarkeitserhaltende medizinische Maßnahmen bei Krebs dürfen nicht in den Dunstkreis einer Stigmatisierung geraten. Vielmehr sollten sie als integraler Teil der Krebsbehandlung von den Krankenkassen finanziert werden.

Junge Erwachsene im Alter von 18 bis 39 Jahren mit Krebserkrankungen haben heute eine Heilungschance von 80 Prozent. Kehrseite der Medaille sind die Nebenwirkungen. So führen Chemotherapie und Bestrahlung häufig zum Verlust der Fruchtbarkeit. Dabei könnten heute Eizellen oder Eierstockgewebe und Sperma vor vielen Krebsbehandlungen entnommen und durch Einfrieren konserviert werden. So bliebe die Chance erhalten, später eine Familie mit eigenen Kindern zu gründen. “Die Fortschritte der Reproduktionsmedizin können für diese jungen Menschen ein Segen sein”, so Prof. Mathias Freund, Kuratoriumsvorsitzender der Deutschen Stiftung für junge Erwachsene mit Krebs und Geschäftsführender Vorsitzender der DGHO Deutsche Gesellschaft für Hämatologie und Medizinische Onkologie e.V..
Aufklärung vor der Behandlung – viel zu selten
Junge Krebspatientinnen und -patienten klagen über die Missachtung des fundamentalen Wunsches nach Familie und Kind. Die 35-jährige Studentin Andrea Voß hatte ein Hodgkin-Lymphom und wurde erfolgreich behandelt. “Als Patientin wurde ich vor der Chemotherapie nicht ausreichend aufgeklärt, dass ich als Folge der Therapie unfruchtbar werden könnte. Ich hatte fast den Eindruck, dass bei Krebspatientinnen erst gar nicht an den Wunsch nach Gründung einer Familie mit eigenen Kindern gedacht wird. In dieser existenziellen Situation ist der Kopf einfach zu voll, so dass ich zu dem Zeitpunkt auch nicht daran gedacht habe. Durch die Entnahme von Eizellen vor der Therapie hätten junge Frauen wie ich eine Chance, eine Familie zu gründen”, so Voß.
Hohe Kosten – wer arm ist, hat das Nachsehen
Aber selbst wenn das Thema rechtzeitig angesprochen wird, ist das Problem noch nicht gelöst. Denn die Krankenkassen bezahlen die fruchtbarkeitserhaltenden Maßnahmen in der Regel nicht. “Für die jungen Frauen kosten die Medikamente für die Eizell-Stimulation, die Entnahme und die Konservierung mehr als 3.000 Euro. Da die Krankenkassen nicht zahlen, heißt das: Nur wer Geld hat, kann sich die Chance auf eigene Kinder leisten”, so Freund. “Falls die Politik, wie im aktuellen Parteitagsantrag gefordert, auch ein Verbot der Kostenübernahme durch Unternehmen für deren Angestellte festschreiben sollte, wäre das ein weiterer Stein in der Mauer der sozialen Ungerechtigkeit.”
“Fast wie eine zweifache Bestrafung”
Andrea Voß sagt: “Während einer Krebserkrankung sind die finanziellen Mittel extrem eingeschränkt. Eine Eizellentnahme und -konservierung können sich die meisten schlicht und ergreifend nicht leisten. Das führt zu einer noch stärkeren seelischen Belastung. Ich erlebe das fast als zweifache Bestrafung – erst durch die Erkrankung, und dann nimmt man uns auch noch die Chance auf eine Familie mit eigenen Kindern.” Michael Oldenburg, Vorstand der Deutschen Stiftung für junge Erwachsene mit Krebs, erklärt: “Nicht nur die jungen Frauen sind betroffen. Die Kosten für die Spermakonservierung sind zwar geringer, doch werden auch sie nicht übernommen. Kinderwunsch und Familienplanung werden bei den jungen Männern bei der Krebsdiagnose viel zu selten thematisiert. Die notwendige Aufklärung und Zuwendung geht in der täglichen Zeitnot allzu oft unter. Nach Chemotherapie oder Bestrahlung ist es dann zu spät.”
Die Gesellschaft muss die Chance auf ein Kind ermöglichen!
Jedes Jahr erkranken 15.000 junge Menschen im Alter von 18 bis 39 Jahren an Krebs. Prof. Freund: “Natürlich gibt es kein einklagbares Recht auf ein Kind, aber es muss das Recht auf eine Chance geben. Und genau diese Chance rauben wir vielen jungen Menschen mit Krebs heute noch. Deshalb fordern wir die Kostenübernahme für die Fruchtbarkeitserhaltung im Rahmen der Krebsbehandlung.”
Quelle: Deutsche Stiftung für junge Erwachsene und Krebs
Über Deutsche Stiftung für junge Erwachsene mit Krebs
Für junge Erwachsene bedeutet die Krebsdiagnose häufig einen gravierenden Einschnitt in die gesamte Lebens- und Zukunftsplanung. Plötzlich sehen sie sich mit besonderen Problemen und Entscheidungen auch außerhalb der Krankheit konfrontiert: Kinderwunsch und Familienplanung, die mögliche Unterbrechung des Ausbildungsweges oder wirtschaftliche und soziale Notlagen. Themen, die neben der bestmöglichen Krebstherapie in den Vordergrund rücken. Hier setzt die “Deutsche Stiftung für junge Erwachsene mit Krebs” an und möchte durch die Förderung von Wissenschaft und Forschung sowie des öffentlichen Gesundheitswesens junge Betroffene unterstützen und begleiten. Die Stiftung möchte ein Ansprechpartner sein für alle Fragen von Patientinnen und Patienten, Angehörigen, Wissenschaftlern, Unterstützern und der Öffentlichkeit.
Krebs erforschen. Zukunft spenden. Gemeinsam mit Ihnen!
Die Arbeit der Deutschen Stiftung für junge Erwachsene mit Krebs wird ausschließlich durch Spenden finanziert und erfolgt auf ehrenamtlicher Basis. Aus diesem Grund ist jede – noch so kleine – Spende wichtig. Durch Ihre Spende helfen Sie uns bei der Förderung von Forschungsprojekten, beim Aufbau eines Netzwerks von Spezialistinnen und Spezialisten oder bei der Weiterentwicklung der Aus-, Fort- und Weiterbildung. Damit unterstützen Sie uns, jungen Menschen mit Krebs zu helfen.