Krebspatienten wollen Normalität!
von Dr. phil Iris Huth, im Rahmen einer Veranstaltung der Duisburger Krebsberatungsstelle am 4. März 2020
Rund 1,7 Millionen Menschen leben in Deutschland mit einer Krebserkrankung, die in den letzten 5 Jahren diagnostiziert wurde und stellen fest: nach einer Krebsdiagnose ist nichts mehr wie es mal war! Bereits vor fast 35 Jahren hat einer der Pioniere der Psychoonkologie, Nikolaus Gerdesi, diese Situation ganz treffend als den „Sturz aus der normalen Wirklichkeit“ beschrieben. Denn Krebs erreicht uns plötzlich, unerwartet und zieht uns mit seiner Bedrohlichkeit buchstäblich den Boden unter den Füßen weg. Diese Empfindung geht einher mit dem Gefühl der Angst, der Ohnmacht und vor allem des Kontrollverlustes! Eine Krebsdiagnose versetzt den Menschen in einen Schockzustand. Es ist eine tiefgreifende, traumatische (Lebens-)Erfahrung, das heißt neben der körperlichen, auch eine seelische Verletzung. Krebs kränkt!ii Die Selbstbestimmtheit geht verloren, Normalität wird zum Ausnahmezustand. Das gesamte gewohnte Leben verändert sich, gerät ins Wanken, scheint zu entgleiten. Der Körper ist nicht mehr so belastbar wie früher, sieht möglicherweise unter der Krebstherapie anders aus. Und wer kennt sie als Erkrankter nicht, diese mitleidsvollen, verschämten Blicke, wenn die Spuren der Erkrankung sichtbar werden und man selber nebenher noch mit Scham, Wut und Trauer zu kämpfen hat.
Krebs ist nicht nur eine körperliche Erkrankung, sondern ein ganz vielschichtiges Phänomen, sowohl auf der physischen, wie auch seelischen, geistigen und sozialen Ebene. Von daher müssen auch die personellen Gefüge dem Druck dieser Erkrankung standhalten und dabei sind meist ganze Familien betroffen. Rolle und Status können sich wandeln. Nicht selten stehen berufliche, finanzielle Existenzen auf dem Spiel. Tagesabläufe sind nicht mehr wie gewohnt, wenn man noch dazu ständig beim Arzt oder in der Klinik ist und einem die Kraft für die ganz alltäglichen Dinge fehlt. Auch das gesamte Umfeld wandelt sich. Bekannte, Freunde, Kollegen, Nachbarn wissen nicht mehr genau, wie sie mit einem umgehen sollen….Da kann bereits allein die Frage „Wie geht es?“ manchmal zu einem Problem werden…. für alle beteiligten Seiten!
Jenseits der Normalität
Leben mit Krebs ist ein Leben „Jenseits der Normalität“iii, oder zumindest parallel dazu. Dabei wünschen sich Krebspatienten nichts sehnlicher, als das zu tun, was zuvor als ganz normaler Alltag und ohne groß darüber nachzudenken, als ganz selbstverständlich schien und gegenwärtig nur noch unter erschwerten Bedingungen möglich ist. Was würde man dafür geben, wenn man das Rad der Zeit zurückdrehen könnte, alles ungeschehen machen, einfach so tun könnte, als wenn nichts wäre. Doch das ist leider bei einer Krebserkrankung nicht der Fall. Krebs ist auch mit viel Stress verbunden. Umso wichtiger wird es, Normalität zu schaffen, Wege dafür zu ebnen, Verständnis für diese doch sehr besondere Situation zu erlangen, sowohl als Betroffener, als auch für das jeweilige Umfeld. Dies bestätigt auch die Leiterin des Essener Institutes für PatientenErleben Monja Gerigk. Menschen sind mehr als nur ihr Krankheitsbild, denn zwischen den Behandlungen und den Krankenhausaufenthalten ist es für sie wichtig ein Stück Normalität zu erhalten und auch leben zu können.iv
Gut ist, was gut tut
Fragt man Krebspatienten was ihnen neben der Erkrankung und Behandlung zu schaffen macht, so ist es auch die Normalität der anderen. Sie nervt! Neidvoll und schmerzlich schaut man, wie die Nachbarn einfach in Urlaub fahren, wenn man selber wieder zur nächsten Chemo muss. Selbst der regelmäßige Friseurbesuch, ist nicht möglich wenn die Haare fehlen, alles simple Alltäglichkeiten, die man schlicht und ergreifend vermisst. Doch Krebspatienten haben auch ganz eigene Strategien ihre normale Welt wieder herzustellen. So beschwerte sich einmal ein junger Mann in einer psychoonkologischen Sprechstunde, dass seine krebskranke Mutter ständig putze, sie wäre doch körperlich so angegriffen. Er verstünde nicht, warum sich seine Mutter mit so stupiden, unsinnigen Sachen in ihrer Situation befasse. Es gäbe doch jetzt Wichtigeres und Schöneres zu tun, als die Wohnung in Ordnung zu halten. Ihm fehlte die Erkenntnis, dass seine Mutter damit nicht nur Ablenkungsmanöver von ihrer Krankheit startete, sondern auch versuchte, ihre Normalität, d.h. ihren normalen, gewohnten Alltag wieder herzustellen. Ich putze – also bin ich! Ein Aktionismus, der nur schwer nachvollziehbar ist, denn als Angehöriger hat man Sorge, dass sich das Familienmitglied übernimmt, gerne will man helfen. Grundsätzlich aber geht es dabei auch noch um etwas viel Bedeutsameres, nämlich um die Botschaft: Ich will als Erkrankter wieder die Kontrolle zurück, über meinen Körper, über mein Leben, über alles was mich ausmacht! Hier sollte die Devise gelten, gut ist was gut tut. „Geben Sie Ihren Bedürfnissen nach. Für irgendwas wird es schon gut sein.“v
Krebs verändert das Leben für immer
Krebs verändert das Leben nicht nur punktuell, sondern auch sehr nachhaltig, nämlich für immervi. Auch wenn die Behandlung abgeschlossen ist, ist nichts mehr wie vorher. Konditionelle Schwächen, Fatigue Syndrom (Müdigkeits- und Erschöpfungssyndrom), Polyneuropathien und andere Begleit- und Folgeerscheinungen/Nebenwirkungen der Krebsbehandlung machen den Patienten noch lange zu schaffen. Hier gilt es, gut auf sich aufzupassen und alle Angebote rehabilitativer Maßnahmen, sowie alle Möglichkeiten der sozialen, beruflichen und finanziellen Hilfen auszuschöpfen, um die möglichen Einschränkungen in einem begrenzten, „normalen“ Rahmen zu halten.
Umgang und Kommunikation mit Krebspatienten
Krebspatienten bekommen überdies viel zu hören, oft ungefragt. Krankheitsbeschreibungen von anderen, läppische Aufmunterungen der Marke „Wird schon wieder!“, unbedachte Taktlosigkeiten, oder wohlgemeinte Ratschläge, was man alles zu tun und zu lassen hat. Kommunikation ist im Umgang mit Krebspatienten eine hochsensible Angelegenheit. Es ist ein weiteres und weites Feld der Tretminen und Fettnäpfchen. Dies beginnt oft schon mit der Mitteilung der Diagnose, setzt sich mit der Weitergabe der Information an Angehörige, Freunde und in allen künftigen Begegnungen fort. Man weiß als Betroffener nicht so recht, was man dem Gegenüber an Gesprächsinhalten und eigenen Emotionen zumuten kann und umgekehrt weiß das Umfeld nicht so genau, welche Themen man anschneiden kann, soll und darf. Es bilden sich Kausalketten aus Befangenheit, Unsicherheit und schließlich Rückzug. Damit ist im Krankheitsfalle niemandem gedient. Es ist wahrscheinlich die Mischung aus reden, zuhören und auch einmal miteinander schweigen können, die hilft. Und es ist der Wunsch der Patienten nicht immer nur über Krankheit reden zu wollen, sondern auch mal wieder lachen zu dürfen – eben ganz „normale“ Gespräche zu führen. Denn zweifelsohne bleibt der Umgang mit einer Krebserkrankung ein Ringen um Sprache und Emotionen, denn „Krebspatienten sind anders“vii. Da hilft nur Offenheit und die Frage an den Erkrankten: Was brauchst du jetzt?
Auch auf der Beziehungs- und Partnerschaftsebene führt Krebs oft zu Veränderungen. Zahlreiche Studien zeigen, dass die Erkrankung entweder die Verbindung kittet oder sprengt.viii Es gibt hier anscheinend nur hopp oder top. Unbestritten aber ist die Tatsache, dass eine stabile menschliche Beziehung nicht nur bei der Krankheitsbewältigung hilft, sondern auch ein Stück Normalität schafft, nämlich mit der Kombination aus: tragen und getragen werden.
Balanceakt
Eine Krebserkrankung ist nicht nur ein (Lern-)Prozess, sondern auch ein Balanceakt für alle Beteiligten, eine Gratwanderung zwischen einerseits dem Erkrankten helfen zu wollen und ihn gewähren, bzw. ihm seine Autonomie zu lassen; umgekehrt bedeutet dies für den Patienten einen Mittelweg zu finden, zwischen Selbstbestimmung, dem Wunsch so normal wie möglich leben zu können und zu wollen und gleichzeitig der Notwendigkeit Hilfe anzunehmen und schließlich realisieren zu müssen, dass bestimmte Dinge einfach nicht mehr so gut und so schnell funktionieren wie früher. Geduld und Akzeptanz mögen dabei auf allen Seiten hilfreich sein.
Zweifelsohne ist eine Krebserkrankung eine ganz besondere Herausforderung im Leben eines Menschen. Auf diesem Weg, dem Zurückerobern von Handlungsfähigkeit, Kontrolle, Autonomie ist es wichtig für Patienten und Angehörige zu wissen, auf welche professionellen Beratungs- und Hilfsangebote der verschiedensten Disziplinen (medizinisch, psychoonkologisch und sozialrechtlich) man ggf. zurückgreifen und sich begleiten lassen kann.
Literatur und Quellen:
i Gerdes, N. Der Sturz aus der normalen Wirklichkeit und die Suche nach Sinn, in: Schmidt. W. (Hrsg.) Jenseits der Normalität. Leben mit Krebs. München 1986, S. 10-34
ii Steinvorth, M.G. Die Krebsreise. Ein kleiner Reisebegleiter für krebskranke Menschen. Berlin 2015, S. 9
iii Ebd.
iv Siehe „Ein Stück „Normalität“ in der Erkrankungsphase. https://patientenerlebnis-design.de/ein-stueck-normalitaet-in-der-erkrankungsphase/
v Staudinger, N. Stehaufqueen. München 2018, S. 53.
vi Siehe Dignös, E. Krebs verändert das Leben für immer. https://www.welt.de/print/die_welt/wissen/article141628344/Krebs-veraendert-das-Leben-fuer-immer.html
vii Künzler, A. et. al. Krebspatienten sind anders. Was häufig auffällt und was manchmal schwierig ist, in: Schweiz Med Forum, Zürich 2010, S. 344-347.
viii Vgl. https://www.wochenblatt.com/landleben/gesundheit/krebs-kittet-oder-sprengt-beziehungen-8835610.html
https://www.zeit.de/2018/10/partner-krebspatienten-beziehung-erfahrungen-tipps
Molekulardiagnostik in der Krebsmedizin
Die Diagnostik und Therapie maligner Erkrankungen befinden sich in einem tiefgreifenden Wandel. Krebs spaltet sich zunehmend in eine Vielzahl verschiedener Erkrankungen auf, jede mit ganz einzigartigen Merkmalen. Grundlage jeder therapeutischen Maßnahme ist eine differenzierte Diagnostik. Eine zunehmende Rolle spielt in diesem Zusammenhang die Molekulardiagnostik. Ihre Möglichkeiten sind vielfältig, die Analysen komplex, die Erwartungen sehr hoch. Angesichts der Vielfalt der Möglichkeiten und der dynamischen Entwicklung in der Onkologie hat die DGHO Deutsche Gesellschaft für Hämatologie und Medizinische Onkologie e. V. in Kooperation mit weiteren wissenschaftlichen medizinischen Fachgesellschaften ein gemeinsames Positionspapier erarbeitet, das den Einsatz der Molekulardiagnostik in der Versorgung von Patientinnen und Patienten mit Krebs definiert. Gemeinsam mit der Deutschen Krebsgesellschaft und der Deutschen Gesellschaft für Pathologie hat die DGHO das Positionspapier in Berlin vorgestellt.
Indikationsfelder und Beispiele
Prof. Dr. med. Olaf Ortmann, Präsident der Deutschen Krebsgesellschaft (DKG) und Direktor der Klinik für Frauenheilkunde und Geburtshilfe am Caritas-Krankenhaus St. Josef in Regensburg sowie Inhaber des Lehrstuhls für Frauenheilkunde und Geburtshilfe an der Universität Regensburg, machte die Relevanz der stetigen Zunahme der Zahl von molekulardiagnostisch nachgewiesenen, krankheitsbezogenen “Abweichungen von der Norm durch Chromosomenänderung” (Aberrationen) deutlich. “Für den Bereich der Früherkennung und Prävention gilt das beispielsweise für Keimbahnmutationen in den BRCA1- oder BRCA2-Genen, die wir als Risikofaktoren für ein Mamma- oder Ovarialkarzinom kennen. Dabei erlaubt uns der Nachweis und die Charakterisierung krankheitsspezifischer oder -assoziierter Aberrationen eine individuelle Risikoabschätzung und stellt die Basis weiterführender Empfehlungen bzw. Maßnahmen dar.” Im Bereich der Diagnose sind laut Ortmann molekulardiagnostische Verfahren zur Typisierung einer Tumorerkrankung dann indiziert, wenn mit konventionellen gewebediagnostischen Verfahren (zytologische oder histologische, mikroskopische Analysen) keine ausreichende Diagnosesicherung möglich ist, und wenn eine hinreichende Wahrscheinlichkeit besteht, mittels der ergänzenden (molekulargenetischen) Diagnostik eben diese Sicherheit zu erlangen.
Im Bereich der Therapie sind molekulardiagnostische Verfahren dann indiziert, wenn das Ergebnis vorhersagbare (prädiktive) Bedeutung hat, also den Nutzen einer möglichen Therapie vorhersagen kann. Als Beispiel nannte Ortmann das Mammakarzinom: “Mit der Publikation der TAILORx-Studie liegen jetzt erstmals Daten einer großen, prospektiv randomisierten Studie zum prädiktiven Wert einer Genexpressionsanalyse bei Patientinnen mit HR-positivem, nodal negativem Mammakarzinom vor. Auf Basis der TAILORx-Studie kann bei einer definierten Gruppe von Patientinnen mit Hormonrezeptor (HR)-positivem Mammakarzinom die Empfehlung zur adjuvanten Chemotherapie unterstützt, bei einer anderen Gruppe auf die Chemotherapie verzichtet werden”, so der Präsident der DKG.
Durchführung: Klinische Indikation, Ablauf und Interpretation der Ergebnisse
Prof. Dr. med. Carsten Bokemeyer, Vorsitzender der DGHO und Direktor der II. Medizinischen Klinik und Poliklinik für den Bereich Onkologie, Hämatologie und Knochenmarktransplantation mit Sektion Pneumologie am Universitätsklinikum Hamburg-Eppendorf, betonte, dass bei soliden Tumoren und auch bei vielen hämatologischen Neoplasien die Integration der Molekulardiagnostik in den Diagnose-Algorithmus die Auswahl des für den individuellen Patienten besten Therapiekonzeptes erst ermöglicht. Daher muss die molekulare Diagnostik im klinischen Kontext sinnvoll indiziert und interpretiert werden. “Am Ende der Diagnostik steht die interdisziplinäre Diskussion im Tumorboard (Tumorkonferenz) zur Erstellung der Therapieempfehlung für unsere Patientinnen und Patienten. An vielen Zentren sind in den letzten Jahren zudem molekulare Tumorboards mit besonderer Expertise in der Interpretation molekulardiagnostischer Befunde entstanden, die auch überregional zusammenarbeiten”, so Bokemeyer.
Wissen-generierende Versorgung
Durch die Fortschritte der Molekulardiagnostik hat sich die Erkenntnis verstärkt, dass Krebs nicht mehr als eine Krankheit, sondern vielmehr als Sammelbegriff für eine Vielzahl verschiedener Erkrankungen verstanden werden muss, so der Vorsitzende der DGHO. Dabei spaltet sich Krebs zunehmend in eine Vielzahl verschiedener Erkrankungen auf, jede mit definierten, zum Teil einzigartigen Merkmalen. Die mikroskopische Charakterisierung bösartiger Erkrankungen wurde ergänzt um eine komplexe biologische Diagnostik unter Verwendung molekulargenetischer und anderer Verfahren. Das führt vor allem zu einem grundsätzlichen Wandel der Therapie-Algorithmen. Diese Entwicklung ist noch längst nicht abgeschlossen, und die zukünftige Klassifikation von Erkrankungen mit den dazugehörigen Therapieempfehlungen wird auf den Erkenntnissen mit den jetzigen Instrumenten aufbauen. Darüber hinaus muss das individuell gewonnene Wissen aus der Diagnostik und Therapie der Patienten auch der medizinischen Entwicklung in unserer Gesellschaft im Sinne eines aus der Versorgung lernenden Systems zugutekommen. “Auch vor Ort in den jeweiligen Zentren ist ein kontinuierlicher Wissensaustausch zwischen den Diagnostikern und den Therapeuten unerlässlich. Das diagnostische Angebot muss ständig den sich rasch ändernden Anforderungen angepasst werden, zum Beispiel bei der Publikation Therapiestandard-verändernder Studiendaten oder beim Auftreten von Resistenzen unter Therapie mit gezielten Kinase-Inhibitoren”, so Bokemeyer.
Molekulare Testung: Methoden, Qualitätssicherung und die Rolle kommerzieller Anbieter
Prof. Dr. med. Wilko Weichert, Mitglied im Vorstand der Deutschen Gesellschaft für Pathologie (DGP) und Direktor des Instituts für Allgemeine Pathologie und Pathologische Anatomie der Technischen Universität München, verdeutlichte die rasante Entwicklung der molekulargenetischen Untersuchungstechniken in den letzten Jahren – von konventionellen Polymerasekettenreaktionen (PCR) oder Fluoreszenz-In-Situ-Hybridisierung (FISH) bis hin zum Next Generation Sequencing (NGS) mit Analyse des gesamten Exoms (Whole-Exome, WES), des gesamten Genoms (WGS) und des Transkriptoms (RNA-seq). Eine technische Herausforderung ist insbesondere die Analyse der meist kleinen, formalinfixierten, paraffineingebetteten Biopsiepartikel bei fortgeschrittenen Tumorerkrankungen, die einer Operation nicht mehr zugänglich sind. Bezüglich der genannten molekularen Charakterisierungen ist es zum jetzigen Zeitpunkt nicht sinnvoll, eine bestimmte Methode vorzugeben, vielmehr ist das Erreichen eines validen Ergebnisses in der jeweiligen Testung entscheidend. “Erforderlich ist die regelmäßige Durchführung der spezifischen molekulardiagnostischen Analysen und damit eine hohe technische Expertise, die externe Validierung der Analysequalität durch Teilnahme an Qualitätskontrollen in Form von Ringversuchen und eine Akkreditierung beziehungsweise Zertifizierung der Labore”, so Weichert. Dies kann dazu führen, dass nicht jedes Institut für Pathologie und nicht jedes hämatologische Labor eine umfassende Molekulardiagnostik anbieten kann. Aus diesem Grund ist der Auf- und Ausbau kooperativer Strukturen erforderlich, um den Arbeitsablauf und die Einhaltung der Kriterien der Qualitätssicherung zu garantieren.
In diesem Zusammenhang wies das Vorstandsmitglied der DGP auf die etwas kontrovers zu diskutierende Rolle von kommerziellen Anbietern hin, die zurzeit in einigen Bereichen versuchen, Elemente und Strukturen der molekularpathologischen Diagnostik in zentralisierter Form mit einem Fokus auf ökonomische Aspekte zu übernehmen. “Voraussetzung für jedwede Art kommerziell orientierter Molekulardiagnostik ist ihre Integration in den im Positionspapier skizzierten Arbeitsablauf. Dieser beginnt mit der gezielten Indikationsstellung, reicht über die sichere mikroskopische Identifikation von Tumorgewebe und die zielgerichtete Auswahl des korrekten Untersuchungsverfahrens über die qualifizierte Analyse einschließlich der Teilnahme an Qualitätssicherungsmaßnahmen bis zur umfassenden Diskussion der Ergebnisse im Tumorboard. Besonders wichtig erscheint in diesem Zusammenhang auch die volle Integration dieser Diagnostik in lokale beziehungsweise regionale klinisch-onkologische Strukturen, um den integralen Aspekt molekularer Diagnostik im Gesamtkontext der Behandlung nicht zu gefährden”, so Weichert.
Gesundheitspolitische Handlungsfelder
Anhand der Analyse des Ist- und Soll-Zustandes molekularer Diagnostik in der Onkologie sowie angesichts der Fülle diagnostischer und therapeutischer Innovationen ergibt sich auf verschiedenen Ebenen der Gesundheitspolitik Handlungsbedarf. “Wir müssen neben der Sicherstellung der flächendeckenden Verfügbarkeit der molekularen Diagnostik in der Onkologie und der Finanzierung auch die zeitnahe, qualitätsgesicherte Durchführung und die kontinuierliche ärztliche Fortbildung in der Molekulardiagnostik maligner Erkrankungen gewährleisten”, so Prof. Dr. med. Bernhard Wörmann, Medizinischer Leiter der DGHO. Darüber hinaus muss laut Wörmann durch eine kontinuierliche Analyse der Kosten molekularer Diagnostik im ambulanten und stationären Bereich eine Anpassung der Erstattung möglich sein. Außerdem ist die verbindliche Interpretation des Gendiagnostikgesetzes zur Analyse von genetischen Aberrationen notwendig, die gleichzeitig prädiktiv für die individuelle Tumortherapie sind, aber auch Hinweis auf eine hereditäre Belastung für die betroffenen Patientinnen und Patienten und ihre Angehörigen geben können. Des Weiteren gilt es, vor dem Hintergrund einer Patienten-orientierten Abwägung Angebote externer kommerzieller Anbieter gegenüber der Durchführung von Analysen im regionalen/nationalen Rahmen kritisch zu prüfen. “Dazu gehört für uns die Förderung des Aufbaus und der Vernetzung akademischer Datenbanken mit Zugang zu allen molekulardiagnostischen Ergebnissen der Patienten unter Berücksichtigung der nationalen und internationalen Vorgaben des Datenschutzes”, so Wörmann.
Das vollständige Positionspapier der medizinischen Fachgesellschaften kann unter folgender Internetadresse heruntergeladen werden: https://dgho.de/publikationen/stellungnahmen/gute-aerztliche-praxis/molekulare-diagnostik/molekulare-diagnostik-positionspapier-2019-1.pdf
Quelle: Deutsche Gesellschaft für Hämatologie und Medizinische Onkologie e.V. (DGHO)
COMPASS: Wegweiser zu neuen Therapien für krebskranke Kinder

Wenn bei der Behandlung krebskranker Kinder Standardtherapien versagen, können molekulare Verfahren den Weg zu neuen, zielgerichteten Medikamenten weisen. Doch was, wenn diese allein nicht den erhofften Schlüssel zum Behandlungserfolg liefern? “Dann wenden wir Techniken der Hochdurchsatzmikroskopie an, um zu untersuchen, ob das Tumorgewebe auf bestimmte Medikamente anspricht, und erweitern somit die Diagnostik um eine wertvolle Dimension”, so Olaf Witt, Direktor des Translationalen Programmes am KiTZ und Leiter der Klinischen Kooperationseinheit Pädiatrische Onkologie des Deutschen Krebsforschungszentrums und des Universitätsklinikums Heidelberg. “Kombiniert man die funktionalen Bilddaten mit den Informationen, die man durch die molekularen Analysen erhält, so bekommt man genauere Hinweise auf erfolgversprechende Therapieansätze bei bisher unheilbaren Krebserkrankungen im Kindesalter.”
“Ziel ist es, auf der Grundlage der Bildanalysen und begleitender molekularer Analysen eine internationale, standardisierte und validierte Bibliothek für Medikamententests aufzubauen, die verschiedene Tumorarten auf ihr Ansprechen auf unterschiedliche Wirkstoffe hin charakterisiert und eingruppiert”, erklärt KiTZ Mitarbeiterin Sina Oppermann, wissenschaftliche Koordinatorin des COMPASS Projektes. “Diese Daten sollen am KiTZ langfristig in klinischen Studien übersetzt werden, damit betroffene Kinder möglichst schnell von den Erkenntnissen profitieren.”
Genau diesen Ansatz verfolgt das neue Projektes COMPASS (Clinical implementation Of Multidimensional PhenotypicAl drug SenSitivities in paediatric precision oncology), das vom europäischen Konsortium ERA PerMed mit 1,5 Millionen Euro über einen Zeitraum von drei Jahren finanziert wird. ERA PerMed ist ein Zusammenschluss, der sich auf die Förderung von Projekten der personalisierten Medizin konzentriert und sich aus 32 Partnern aus über 23 Ländern zusammensetzt. Er wird von der Europäischen Kommission mitfinanziert. Das Hopp-Kindertumorzentrum Heidelberg (KiTZ) koordiniert das vom europäischen Konsortium ERA PerMed mit 1,5 Millionen Euro geförderte Projekt, an dem neben dem KiTZ wissenschaftliche Einrichtungen aus Frankreich, Holland, Finnland und Ungarn beteiligt sind. Das Hopp-Kindertumorzentrum Heidelberg (KiTZ) ist eine gemeinsame Einrichtung des Deutschen Krebsforschungszentrums (DKFZ), des Universitätsklinikums Heidelberg und der Universität Heidelberg.
Neben dem KiTZ mit seiner europäischen kinderonkologischen Plattform “INFORM” gehören fünf weitere wissenschaftliche Einrichtungen zu den Partnern im COMPASS Projekt: das Institute Curie (Paris, Frankreich), Princess Máxima Center für pädiatrische Onkologie (Utrecht, Niederlande), Akademisch Medizinisches Zentrum der Universität Amsterdam (AMC) (Amsterdam, Niederlande), Institut für Molekulare Medizin Finnland (FIMM) und Universität Helsiniki (Finnland) sowie das Startup Unternehmen Single Cell Technologies Inc. (Szeged, Ungarn).
Quelle: DKFZ – Pressestelle / KiTZ Hopp-Kindertumorzentrum Heidelberg, eine gemeinsame Einrichtung des Deutschen Krebsforschungszentrums (DKFZ), des Universitätsklinikums Heidelberg und der Universität Heidelberg
Wenn Krebs die Familie trifft ist die Aufklärung der Kinder wichtig
Für Kinder gerät die Welt ins Wanken, wenn ein Eltern- oder manchmal auch Großelternteil an Krebs erkrankt. Doch man kann einiges tun, um Kinder altersgerecht aufzuklären und ihnen durch diese belastende Zeit zu helfen.
Eine Krebsdiagnose kann Auswirkungen auf die Entwicklung von Kindern haben, vor allem dann, wenn die Eltern nicht offen reden können. Gerade jüngere Kinder fühlen sich oft mitverantwortlich, wenn es Mama oder Papa schlecht geht. Sie verstehen nicht, was Krebs ist und was die Erkrankung bedeutet. Fehlt der Austausch mit den Eltern, suchen sie oft selbst nach Erklärungen für die Veränderungen im Familienleben. Finden sie keine Antworten auf ihre Fragen entwickeln Kinder oft Schuldgefühle, oder Eltern nehmen besorgt Verhaltensänderungen bei ihren Kindern wahr. Hilfreich können die folgenden 5 Tipps zum Umgang mit Kindern sein:
- Finden Sie eine offene und dem Alter des Kindes angemessene Sprache. Sagen Sie, dass Sie Krebs haben und dass alles dafür getan wird, dass Sie wieder gesund werden. Sagen Sie ihrem Kind auch, dass Sie es informieren, sollte sich an der jetzigen Situation was ändern. Kinder spüren die veränderte Stimmung ihrer Eltern. Sie nehmen wahr, wenn diese ängstlich, traurig oder verzweifelt sind. Je offener Sie dem Kind gegenüber sind, desto seltener wird es nach eigenen Erklärungen suchen. Sie fühlen sich damit überfordert? Die geschulten Fachkräfte in den Psychosozialen Krebsberatungsstellen der Landeskrebsgesellschaften helfen Ihnen gerne, eine angemessene Bewältigungsstrategie zu entwickeln.
- Sprechen Sie mit Ihrem Kind über bevorstehende Veränderungen. Erklären Sie, z. B. was bei einer Operation oder Chemotherapie geschieht, wie sich der Körper äußerlich verändern kann und welche Auswirkungen die Behandlungstermine auf den Alltag des Kindes haben können. Lassen Sie Ihr Kind selbst entscheiden, ob es den kranken Elternteil im Krankenhaus besuchen möchte oder nicht.
- Alle Gefühle dürfen sein. Sie dürfen traurig und ängstlich sein – auch in Gegenwart Ihres Kindes – aber achten Sie darauf, dass Sie Ihr Kind nicht mit den eigenen Ängsten überschütten. Kinder sind nur begrenzt belastbar. Bei allen Emotionen, die Sie äußern, muss ein für das Kind erträgliches Maß gewahrt bleiben.
- Spaß und Spiel sind erlaubt. Manche Kinder haben das Gefühl, angesichts der schweren Erkrankung von Mutter oder Vater keinen Spaß mehr haben zu dürfen und verzichten auf Dinge, die sie eigentlich gerne machen. Ermuntern Sie Ihr Kind auch weiterhin zum Spielen und zum Zusammensein mit Freunden. Das tut ihrem Kind und somit auch Ihnen gut.
- Informieren Sie Pädagogen in Kindergarten, Hort oder Schule über die Situation. Oft sind sie die Ersten, denen ein verändertes Verhalten eines Kindes auffällt. Adäquate Unterstützung kann hier nur erfolgen, wenn sie die Belastungen des Kindes kennen. Ob Freunde und Klassenkameraden über die Krebserkrankung informiert werden sollen, entscheiden Kinder und Jugendliche am besten selbst.
Nach Schätzungen des Robert Koch-Instituts werden in Deutschland jährlich ca. 150.000 bis 200.000 Kinder unter 18 Jahren neu mit der Situation konfrontiert, dass bei Mutter oder Vater „Krebs“ diagnostiziert wurde. Das heißt: In jeder dritten Familie,
in der ein Elternteil an Krebs erkrankt, leben minderjährige Kinder.
Weitere Tipps und ausführliche Informationen erhalten betroffene Familien in der Broschüre: „Was Kindern und Jugendlichen hilft, wenn Eltern an Krebs erkranken“ Erhältlich unter: www.bayerische-krebsgesellschaft.de
Quelle: Bayrische Krebsgesellschaft e.V.
Bewegung und Sport hilft Krebspatienten
Aufschluss über die Rolle von Bewegung und Sport bei Krebs, Trainingstipps und Antworten auf Fragen, wie beispielsweise: „Wann darf ich mit Sport beginnen?“ oder: „Wie oft darf ich trainieren?“ gibt die neue Broschüre ‘Bewegung und Sport bei Krebs‘. aus der Reihe „blaue Ratgeber“. Zusätzlich erhalten Betroffene wichtige Informationen zu den Rahmenbedingungen für den Rehabilitationssport. Die Broschüre kann kostenfrei unter www.krebshilfe.de abgerufen werden oder auf dem Postweg bestellt werden bei: Deutsche Krebshilfe, Postfach 14 67, 53004 Bonn oder im Internet .
„Der Ratgeber ‘Bewegung und Sport bei Krebs‘ bietet viele hilfreiche Informationen dazu, welche sportlichen Aktivitäten für Betroffene möglich und empfehlenswert sind, welche körperlichen Beschwerden sich durch Bewegung und Sport verbessern lassen und welche Bewegungsformen nicht ratsam sind“, erläutert Gerd Nettekoven, Vorstandsvorsitzender der Deutschen Krebshilfe.
Foto: Homepage: www.bewegung-gegen-krebs.de Deutsche Krebshilfe
Die Deutsche Krebshilfe bietet darüber hinaus mit Ihrer Kampagne “Bewegung gegen Krebs” auch zahlreiche weitere vertiefende Informationen wie Präventionsratgeber kostenfrei an – beispielsweise die Broschüre „Schritt für Schritt“ mit Motivationstipps und Trainingsplänen für Sportanfänger, Wiedereinsteiger und Fortgeschrittene. Über das Internet ist die Kampagne über die gleichnamige Webseite erreichbar: www.bewegung-gegen-krebs.de.
Quelle: Stiftung Deutsche Krebshilfe
Krebshilfe warnt: Hohe Qualität der Versorgung durch fehlende Regelfinanzierung in Gefahr
Die gute Nachricht vorweg: Patienten die in einem sogenannten Onkologischen Spitzenzentrum oder zertifizierten Krebszentrum behandelt werden, erhalten die bestmögliche Versorgung.
Die Schlechte Nachricht: Die Deutsche Krebshilfe sorgt sich um die hohe Qualität der onkologischen Versorgung der onkologischer Spitzenzentren sowie der zertifizierten Krebszentren, da der geleistete Mehraufwand nicht durch die Regelfinanzierung gesichert ist.
Patienten, die in Deutschland in einem sogenannten Onkologischen Spitzenzentrum (Comprehensive Cancer Center) oder einem zertifizierten Krebszentrum behandelt werden, erhalten die bestmögliche Versorgung. Eine hohe Behandlungsqualität in diesen Zentren ist jedoch mit Kosten verbunden, die weit über die derzeitige Regelfinanzierung hinausgehen: Als Speerspitze der Versorgung von Krebspatienten behandeln beispielsweise die von der Deutschen Krebshilfe geförderten dreizehn Onkologischen Spitzenzentren im Jahr mindestens 100.000 Krebspatienten – mit einem zusätzlichen durchschnittlichen Aufwand von jährlich rund 10,4 Millionen Euro pro Zentrum. „Die Spitzenzentren wurden im Jahr 2007 von uns initiiert und deren für die optimale Versorgung von Krebspatienten anfallenden Mehrkosten seitdem von uns bezuschusst“, so Gerd Nettekoven, Vorstandsvorsitzender der Deutschen Krebshilfe. In einem Interview mit der Frankfurter Allgemeinen Zeitung (FAZ) appellieren Nettekoven und weitere Experten an die Gesundheitspolitik: „Um die Behandlungsqualität weiter auf diesem hohem Niveau halten zu können, müssen die Mehrleistungen in die Regelfinanzierung überführt werden. Denn das kann auf Dauer keine Spendenorganisation übernehmen.“
Im Jahr 2007 startete die Deutsche Krebshilfe ihre Förderinitiative ‘Onkologische Spitzenzentren‘. In diesen Zentren werden Krebspatienten auf höchstem medizinischen Niveau und nach aktuellem onkologischen Wissensstand versorgt – gemeinsam und in Abstimmung mit umliegenden Krankenhäusern und niedergelassenen Ärzten in der jeweiligen Region. Als Vorbild dienten die „Comprehensive Cancer Center (CCCs)“ in den USA. Die Zentren haben als universitäre Standorte darüber hinaus die Aufgabe, Versorgungsstrukturen und -abläufe weiterzuentwickeln und die Krebsmedizin durch innovative onkologische Forschung voranzubringen. Nach dem Verständnis der Deutschen Krebshilfe sollen die dabei erzielten Fortschritte bundesweit allen onkologischen Versorgungseinrichtungen zugänglich gemacht werden, so dass alle Krebspatienten davon profitieren. Aktuell fördert die Deutsche Krebshilfe dreizehn Spitzenzentren mit jährlich 750.000 Euro pro Zentrum. Bisher hat sie rund 105 Millionen Euro in das Förderprogramm investiert.
Zusammen mit den von der Deutschen Krebsgesellschaft zertifizierten Onkologischen Zentren und Organkrebszentren bilden die Spitzenzentren ein umfassendes Netzwerk der onkologischen Versorgung. „In den vergangenen zehn Jahren haben somit zwei gemeinnützige Organisationen die Grundlagen für eine flächendeckende, strukturierte, leistungsfähige und zukunftsorientierte Patientenversorgung in Deutschland geschaffen“, erläutert Nettekoven. „Dieses hohe Niveau der Patientenversorgung ist jedoch nur durch erhebliche Mehrleistungen der Zentren möglich, die weit über eine Regelkrankenversorgung hinausgehen und daher mit einem erheblichen finanziellen Mehraufwand in den Zentren verbunden sind“. Im Nationalen Krebsplan sei die Bedeutung zertifizierter Versorgungsstrukturen als essenziell für die Weiterentwicklung der onkologischen Versorgungsstrukturen und der Qualitätssicherung hervorgehoben und somit in der Gesundheitspolitik platziert – „Jetzt geht es darum, die Finanzierung dieser Strukturen adäquat und geregelt sicherzustellen“, so Nettekoven.
Um die für eine hochqualitative Patientenversorgung nötigen Mehrleistungen zu definieren und den daraus resultierenden finanziellen Mehrbedarf von Onkologischen Spitzenzentren, Onkologischen Zentren und Organkrebszentren zu ermitteln, haben die Deutsche Krebshilfe und die Deutsche Krebsgesellschaft in Zusammenarbeit mit dem Netzwerk Onkologischer Spitzenzentren (CCCNetzwerk) die Prognos AG mit der Erstellung eines Gutachtens beauftragt. Professor Dr. Christof von Kalle, Sprecher des CCC Netzwerks und Leiter der Abteilung Translationale Onkologie am Deutschen Krebsforschungszentrum Heidelberg (DKFZ), erläutert die Ergebnisse: „Die Onkologischen Spitzenzentren haben einen jährlichen Mehraufwand von über zehn Millionen Euro pro Zentrum, bei den Onkologischen Zentren sind es fast drei Millionen Euro. Auf den einzelnen Patienten gerechnet ist der Mehraufwand sehr überschaubar.“ Interdisziplinäre Tumorkonferenzen, die Organisation der interdisziplinären onkologischen Versorgung, die Vernetzung und der Qualitätstransfer in die regionale Umgebung – wie etwa umliegende Krankenhäuser und niedergelassene Ärzteschaft – oder der Aufbau von Tumorbanken seien beispielsweise Mehrleistungen, die nicht vergütet würden. „Zur Aufrechterhaltung und Festigung der geschaffenen Strukturen bedarf es daher einer adäquaten Grundfinanzierung.“
 Professor Dr. Carsten Bokemeyer, Direktor der II. Medizinischen Klinik und Poliklinik für Onkologie und Hämatologie am Universitätsklinikum Hamburg-Eppendorf, und ebenfalls Sprecher des CCC-Netzwerks
Professor Dr. Carsten Bokemeyer, Direktor der II. Medizinischen Klinik und Poliklinik für Onkologie und Hämatologie am Universitätsklinikum Hamburg-Eppendorf, und ebenfalls Sprecher des CCC-Netzwerks
Professor Dr. Carsten Bokemeyer sieht das hohe Niveau der Krebsversorgung in Deutschland gefährdet: „Es besteht dringender Handlungsbedarf von Seiten der Gesundheitspolitik und der Kostenträger. Eine fehlende Grundfinanzierung der Zentren in Deutschland darf nicht zu Lasten der Patienten gehen. Die Umsetzung von Innovationen und modernster interdisziplinärer Krebstherapien muss in einem guten Gesundheitssystem langfristig gesichert möglich sein und die richtigen Strukturen dafür haben wir in den letzten Jahren geschaffen.“
„Hier muss definitiv ein Umdenken von Seiten der Gesundheitspolitik stattfinden“, betonte auch Professor Dr. Peter Albers, Präsident der Deutschen Krebsgesellschaft. „Künftig sollten zertifizierte Krebszentren – und dies wird auch im Prognos-Gutachten vorgeschlagen – einen gesonderten Zentrums- oder auch Netzwerkzuschlag geltend machen können, der die Kosten für alle erbrachten Mehrleistungen abdeckt.“ Dazu müssten die Mehrleistungen in ihrer Gesamtheit als „Leistungskomplex“ begriffen werden, der das Fundament für das hohe Niveau der Patientenversorgung in den Zentren darstellt und in die Regelversorgung überführt wird.
Nettekoven erläutert, dass die Deutsche Krebshilfe keineswegs beabsichtigt, sich aus dem Evaluationsverfahren und der anteiligen finanziellen Förderung Onkologischer Spitzenzentren zurückzuziehen. „Dafür sind uns die geschaffenen Strukturen zu wichtig. Nach den jahrelangen strukturellen und finanziellen Vorleistungen durch uns und die Deutsche Krebsgesellschaft bedarf es jetzt aber auch einer adäquaten Finanzierung durch die Kostenträger.“
Die Deutsche Krebshilfe erwägt zurzeit, die Zahl der geförderten Onkologischen Spitzenzentren von derzeit dreizehn auf fünfzehn Standorte zu erhöhen, um dem Bedarf auch in der Fläche gerecht zu werden.
Hintergrundinformation 3-Stufen-Modell der onkologischen Versorgung Die Deutsche Krebshilfe sieht die Onkologischen Spitzenzentren als grundlegenden Teil eines umfassenden, dreistufigen Programms, das sie vor etwa zehn Jahren gemeinsam mit ihrer Partnerorganisation, der Deutschen Krebsgesellschaft, auf den Weg gebracht haben. Dieses Programm sollte eine Neuorientierung in der Krebsmedizin einleiten. In den Spitzenzentren werden zum einen Krebspatienten auf höchstem medizinischen Niveau und nach aktuellem Stand der Wissenschaft versorgt. Die Comprehensive Cancer Center haben aber auch die Aufgabe, zur Entwicklung innovativer Krebstherapien beizutragen sowie Standards für die Versorgungsabläufe zu erarbeiten. Die in den Spitzenzentren erarbeiteten Fortschritte und Standards in allen Aspekten der Prävention, Früherkennung, Versorgung und der translationalen Forschung werden letztendlich allen onkologischen Versorgungseinrichtungen zugänglich gemacht. Auf der zweiten Ebene – den von der Deutschen Krebsgesellschaft zertifizierten sogenannten Klinischen Onkologischen Zentren – werden die abgestimmten Standards zum Wohle der Patienten umgesetzt werden, wobei hier nicht – wie bei den universitären Zentren – die Forschung mit im Vordergrund steht. Die dritte Ebene – die ebenfalls von der Deutschen Krebsgesellschaft zertifizierten Organkrebszentren, die auf die Versorgung einer bestimmten Tumorentität spezialisiert sind –, rundet das 3-Stufen-Konzept ab. Letztlich sollen diese Strukturen dazu führen, dass Krebspatienten in Deutschland flächendeckend nach einheitlichen, hohen Qualitätsstandards behandelt und versorgt werden.
Quelle: Stiftung Deutsche Krebshilfe
Darmkrebs: Gut informiert bei sozialrechtlichen Fragen
Für Darmkrebsbetroffene tauchen viele Fragen im Umgang mit ihrer Erkrankung auf, wie beispielsweise:
- Kann ich eine onkologische Rehabilitation beantragen?
- Wie komme ich im Berufsalltag mit meiner Erkrankung klar?
- Wer übernimmt langfristig die Kosten und welche Hilfsangebote stehen mir zu?
Foto: Krebsinformationsdienst, DKFZ
In Kooperation mit der Deutschen ILCO e.V. hat der Krebsinformationsdienst ein Faltblatt erstellt, das die neuesten Informationen zu sozialrechtlichen Themen bietet. Vier Betroffene zwischen 45 und 81 Jahren schildern in dem Flyer „Darmkrebs? Gut informiert bei sozialrechtlichen Fragen“ ihre ganz persönlichen Ängste, Sorgen und Fragen rund um ihr Leben mit Darmkrebs. Der Flyer liefert Orientierung und bietet erste Antworten auf diese und weitere Fragen aus dem Alltag Betroffener. Außerdem nennt er wichtige Ansprechpartner, Anlaufstellen und Adressen und gibt praktische Tipps.
Der Flyer kann im Internet unter folgendem Link abgerufen werden: https://www.ilco.de/darmkrebs/sozialrechtliche-fragen/
Quelle: Krebsinformationsdienst, Deutsches Krebsforschungszentrum (DKFZ)
Krebskliniken im Schwitzkasten eines Medikamentenherstellers
In den letzten Jahren ist es zu einer Preisexplosion bei Carmustin gekommen, einem unverzichtbaren Arzneimittel in der Behandlung von Patienten mit fortgeschrittenem Lymphknotenkrebs. Nach kontinuierlicher Preissteigerung seit 2013 hat sich der Preis zu Beginn dieses Jahres nochmals verdreifacht. Der Vorgang ist ein weiteres Beispiel für die fortbestehenden Unsicherheiten der medikamentösen Versorgung von Krebspatienten, vor allem mit älteren Arzneimitteln außerhalb des Patentschutzes.
Seit mehreren Jahren gibt es wiederholt Engpässe bei Arzneimitteln gegen Krebs und andere lebensbedrohliche Erkrankungen. Die Gründe sind vielfältig. Sie reichen von Problemen bei der Herstellung bis zur Rückgabe der Zulassung aus wirtschaftlichen Gründen. Das Krebsmedikament Carmustin wird seit mehr als 40 Jahren in der Behandlung von bösartigen Tumoren eingesetzt. Es ist heute ein fester und unersetzbarer Bestandteil der vorbereitenden Chemotherapie vor autologen Blutstammzelltransplantationen. Vor allem Kinder und Erwachsene mit aggressivem Lymphknotenkrebs sind darauf angewiesen. Der frühere Inhaber des Medikamentes hatte die Lizenz für Carmustin 2013 abgegeben. Seither gibt es weltweit nur einen einzigen Hersteller. Im gleichen Zeitraum kam es immer wieder zu drastischen Preissteigerungen für dieses Arzneimittel. Seit erneutem Wechsel des Alleinimporteurs für Deutschland Anfang 2018 hat sich der Preis für Carmustin nochmals stark erhöht und beträgt mittlerweile mehr als das 40-Fache des Preises von vor 2013!
Tumorkliniken und die betroffenen Krebspatienten sind dieser monopolistischen Preisgestaltung hilflos ausgeliefert. Sie bedeutet für die Kliniken eine dramatische finanzielle Mehrbelastung, die im aktuellen Vergütungssystem dazu führt, dass autologe Blutstammzelltransplantationen mit Carmustin nicht mehr kostendeckend durchgeführt werden können. Jede einzelne Transplantation führt derzeit zu einem Verlust von mehreren tausend Euro für die transplantierende Klinik. Prof. Dr. med. Nicolaus Kröger, Sprecher der Deutschen Arbeitsgemeinschaft für Knochenmark- und Blutstammzelltransplantation e.V. (DAG-KBT): “Eine derart rasante Kostensteigerung ist durch die aktuellen Vergütungsmechanismen im DRG-System nicht aufzufangen. Diese Risiken können nicht von den Krankenhäusern getragen werden. Für Medikamente dieser Art muss eine dynamische Refinanzierung ins Vergütungssystem implementiert werden!”
Prof. Dr. med. Michael Hallek, Geschäftsführender Vorsitzender der DGHO Deutsche Gesellschaft für Hämatologie und Medizinische Onkologie, weist darauf hin, dass insbesondere die Monopolisierung in der Herstellung von Arzneimitteln mit abgelaufenem Patentschutz zu einer hohen Abhängigkeit führt: “Hier müssen wir gemeinsam mit der Politik dafür sorgen, dass eine Balance zwischen einem auskömmlichen Mindestpreis und dem Schutz vor unkalkulierbaren Preisexplosionen gefunden wird. Einerseits muss es sich lohnen, die Medikamente sicher und in hoher Qualität herzustellen. Andererseits dürfen Herstellungsmonopole nicht zulasten solidarischer Gesundheitssysteme und zulasten von Krebspatienten missbraucht werden, wenn der Patentschutz abgelaufen ist. Der neu installierte ‘Jour Fixe zu Liefer- und Versorgungsengpässen’ des Bundesinstituts für Arzneimittel und Medizinprodukte (BfArM) mit Beteiligung der wissenschaftlichen Fachgesellschaften ist ein wichtiger Schritt auf dem Weg zur Erarbeitung gemeinsamer Lösungen.”
DGHO, DAG-KBT, die Arbeitsgemeinschaft Zelltherapie der Deutschen Lymphom-Allianz (GLA) und die Patientenorganisation Deutsche Leukämie- & Lymphom-Hilfe (DLH) fordern von der Politik weitere Maßnahmen zur Sicherung der Versorgung mit unverzichtbaren Krebsmedikamenten auf nationaler und auf europäischer Ebene.
Quelle: Dt. Gesellschaft für Hämatologie und medizinische Onkologie e.V.
Innovationen in der Krebsdiagnostik
Fortschritte in der Krebsdiagnostik wurden auch beim Deutschen Krebskongress 2018 in Berlin vorgestellt.
Moderne Bildgebungsverfahren, die nicht nur die anatomische Lage eines Tumors abbilden, sondern auch funktionelle Informationen über den Tumor liefern, bringen deutliche Fortschritte in der Krebsversorgung. Das gilt zum Beispiel für die multiparametrische MRT bei der Diagnose des Prostatakarzinoms. Knapp 70.000 Männer erkranken jährlich daran neu. Die entscheidende Frage in der Primärdiagnostik lautet: Welcher Patient trägt einen rasch wachsenden aggressiven Tumor in sich, der unbedingt behandelt werden muss, und wo kann aufgrund eines niedrigen Risikoprofils zunächst mit der Behandlung abgewartet werden? Die multiparametrische Magnetresonanztomographie (mpMRT) ist das derzeit empfindlichste bildgebende Verfahren, um ein Prostatakarzinom abzubilden. Sie liefert zudem wichtige funktionelle Informationen, etwa über die Durchblutung des Tumors und seine Zelldichte, was wiederum Hinweise auf die individuelle Aggressivität gibt. Eine mpMRT kann damit sowohl anatomische als auch biologische Daten erfassen − die Ergebnisse tragen zu einer besseren Risikoabschätzung bei und ermöglichen eine gezielte Stanzbiopsie. Die mpMRT hat mittlerweile sogar Eingang die aktuelle Leitlinie des Leitlinienprogramms Onkologie gefunden, zum Beispiel, wenn nach einer negativen systematischen Biopsie der Verdacht auf ein Prostatakarzinom weiterbesteht oder wenn ein Patient die aktive Überwachung in Erwägung zieht.
Prof. Dr. Dipl.-Phys. Heinz-Peter Schlemmer, Deutsches Krebsforschungszentrum Heidelberg
Die Grenzen dieser Methode liegen dort, wo die Diagnose mit der MRT nicht hinreichend eindeutig ist: etwa beim Staging, wenn Lymphknotenmetastasen identifiziert werden sollen. Hier ist dieHybridbildgebung gefragt. In der Computertomographie (CT) oder der MRT können befallene Lymphknoten nur dann identifiziert werden, wenn sie eine bestimmte Größe erreicht haben. Bessere Resultate lassen sich in Kombination mit der Positronenemissionstomographie, kurz PET, erzielen. Die PET-MRT-Hybridbildgebung ist ein sehr aussichtsreiches Zukunftsfeld. Die strahlungsfreie MRT zeichnet sich durch einen hohen Weichteilkontrast aus, die Positronenemissionstomographie mit einem geeigneten Radiotracer ist hochempfindlich und kann deshalb selbst kleinste Tumorherde sichtbar machen.
Quelle: Pressemitteilung Deutscher Krebskongress 2018
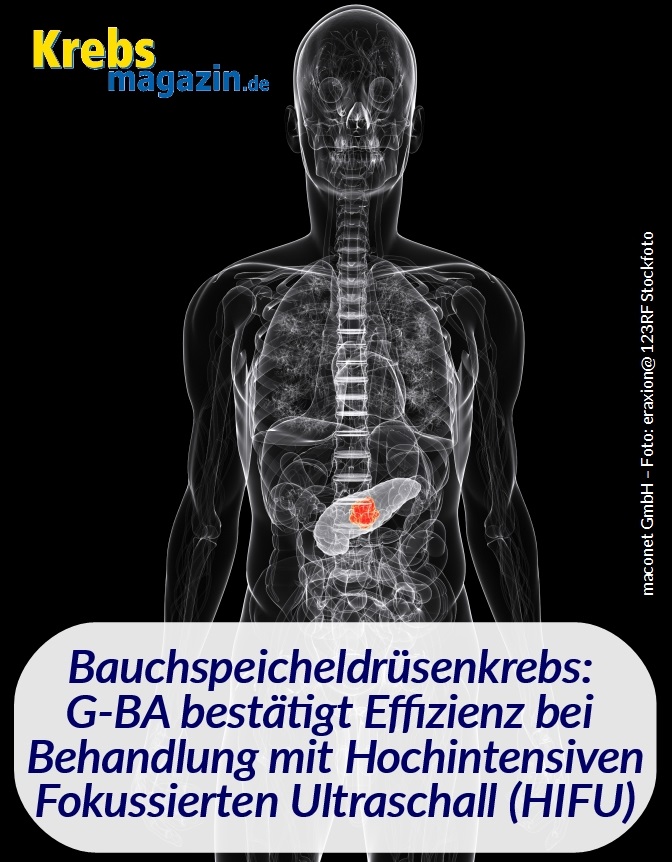
Bauchspeicheldrüsenkrebs: Gemeinsamer Bundesausschuss G-BA bestätigt Wirksamkeit des Hochintensiven fokussierten Ultraschall (HIFU)
Die Fünf-Jahres-Überlebensrate bei Bauchspeicheldrüsenkrebs beträgt etwa sieben bis acht Prozent. In den meisten Fällen kann der Patient nur noch palliativ behandelt werden. „Bei etwa 80 Prozent der Betroffenen ist die Lebensqualität durch den Tumorschmerz deutlich bis massiv eingeschränkt”, betont Professor Dr. med. Holger Strunk, Oberarzt der Radiologischen Universitätsklinik Bonn. „Im Verlauf der Erkrankung werden diese Schmerzen häufig sogar therapieresistent. Den Patienten hilft dann keine Schmerzmedikation mehr.” Untersuchungen aus Deutschland und dem ostasiatischen Raum zeigen, dass der Einsatz von HIFU in etwa 80 Prozent der Fälle zur Schmerzlinderung bei den Betroffenen führt. „Wir begrüßen daher die G-BA-Entscheidung, dass HIFU bei diesen Patienten eingesetzt werden kann“, so Strunk.
Auch das Tumorvolumen kann durch diese Behandlung bei etwa zwei Drittel der Patienten signifikant verkleinert werden. Experten vermuten, dass HIFU nicht nur einen symptomatischen Nutzen hat, sondern dass diese Methode möglicherweise auch das Überleben positiv beeinflusst. „Hierzu fehlen uns noch weitere klinische Untersuchungen, doch erste Ergebnisse zeigen, dass HIFU ein großes Potential in der Tumorentfernung haben könnte”, erklärt Strunk. Diese Ultraschall-Technik bietet Anwendern und Patienten viele Vorteile: Die Behandlung erfolgt wenig invasiv – und ruft dadurch in der Regel nur geringe Nebenwirkungen hervor. Im Gegensatz zum diagnostischen Ultraschall bündelt der Ultraschallkopf beim HIFU die hochenergetischen Schallwellen wie bei einem Hohlspiegel in einem Brennpunkt innerhalb des menschlichen Körpers. Durch die Absorption der Ultraschallwellen entsteht Wärme, die das Gewebe im Fokus des HIFU auf bis zu 80 Grad erhitzt. Bei diesen Temperaturen gerinnt das Eiweiß und die Zellen des Tumors sterben ab.
„Ein weiterer großer Vorteil ist, dass sehr präzise gearbeitet werden kann und auch Tumore in der Nähe von Blutgefäßen behandelt werden können“, ergänzt Strunk. „Da keine Nadeln, Sonden oder ähnliches eingebracht werden müssen, besteht zudem keine Gefahr einer Blutung oder der Tumorzellverschleppung, wie sie bei anderen Verfahren durch den Stichkanal vorkommen kann.“ Der G-BA hat auch überprüft, ob Studien vorliegen, die den Stellenwert des HIFU bei anderen Erkrankungen belegen. Da dies aber ein relativ neues Verfahren ist, gibt es jedoch bisher nur zu wenigen Krankheitsbildern Studien, wie eben zum Pankreaskarzinom, dem Leberzellkarzinom und dem Gebärmuttermyom. Nichtsdestotrotz könnten zukünftige Untersuchungen auch hier weitere Indikationen aufzeigen. Auf völliges Unverständnis seitens der DEGUM stößt daher die Ablehnung des G-BA, den Stellenwert des HIFU bei anderen Indikationen wie Leber-, Knochenmark- und Knochentumoren oder der Endometriose, einer gutartigen Wucherung von Gewebe der Gebärmutterschleimhaut, durch Studien zu evaluieren.
„Mag ja sein, dass zukünftige Studien aufzeigen, dass es hier für den HIFU keinen Stellenwert gibt. Doch viele Patienten mit diesen Erkrankungen profitieren nachweislich von einem Einsatz des HIFU. Gerade bei der palliativen Behandlung von Knochenmetastasen am peripheren Skelett könnte HIFU zunehmend an Bedeutung gewonnen”, erklärt Strunk. „Nur weil derzeit keine deutschen Studien vorliegen, kann man doch nicht a priori weitere Studien ausschließen. Was ist das für ein Verständnis von Wissenschaft. Hier müssten unbedingt weitere klinische Studien zur Untersuchung des langfristigen Nutzens dieser Methode erfolgen”, so der DEGUM-Experte.
Litera:turhinweise:
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5376281/
Quelle: Deutsche Gesellschaft für Ultraschall in der Medizin (DEGUM) - www.degum.de