Archiv für die Kategorie „Lungenkrebs“
Neue innovative Medikamente vom Gemeinsamen Bundesausschuss mehrfach mit “Zusatznutzen nicht belegt” bewertet – Medizinische Fachgesellschaften sehr besorgt über diese Entwicklung
Ob beim Lungenkrebs, chronischen lymphatischen Leukämie (CLL) oder Dickdarmkrebs: Trotz Verlängerung der Überlebenszeiten wird neuen innovativen Medikamenten der Zusatznutzen durch den Gemeinsamen Bundesausschuss (G-BA) in Frage gestellt.
Die DGHO Deutsche Gesellschaft für Hämatologie und Medizinische Onkologie e.V. und die Arbeitsgemeinschaft für Internistische Onkologie (AIO) der Deutschen Krebsgesellschaft befürchten, dass diese Tendenz den Zugang zu neuen Arzneimitteln insbesondere für Krebspatienten in schwierigen oder fast aussichtslosen Situationen gefährdet.
In den letzten Wochen hat der Gemeinsame Bundesausschuss (G-BA) mehrfach die Festlegung „Zusatznutzen nicht belegt“ für Krebsmedikamente getroffen, obwohl diese die Überlebenszeit der Patienten verlängern. Auch wurde innovativen Präparaten für die chronische lymphatische Leukämie und das Lungenkarzinom kein Zusatznutzen gerade in den Patientengruppen zugesprochen, in denen der höchste, ungedeckte, medizinische Bedarf besteht.
Die frühe Nutzenbewertung nach dem Arzneimittelmarktneuordnungsgesetz (AMNOG) wurde 2010 mit dem Ziel eingeführt, den Zusatznutzen neuer Arzneimittel als Grundlage der Preisbildung zu verwenden. Das Verfahren ist aufwändig, umfasst Dossiers der pharmazeutischen Unternehmer von 1.000 und mehr Seiten, einen Bericht des Instituts für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG) bzw. des G-BA und eine Anhörung, an der auch die wissenschaftlichen medizinischen Fachgesellschaften beteiligt sind. Einer der großen Vorteile des Verfahrens liegt in wertvollen, zusätzlichen Informationen über neue Arzneimittel. Die Nutzenbewertung hat aus Sicht von DGHO und AIO bisher gut funktioniert. Sie muss ein lernendes System bleiben. Allerdings wurden in mehreren Verfahren der letzten Wochen vom G-BA überraschend negative Festlegungen getroffen. Sie sind Anlass, auf eine sich andeutende Fehlentwicklung hinzuweisen.
„Zusatznutzen nicht belegt“ trotz Verlängerung der Überlebenszeit
Bei drei im September 2016 abgeschlossenen Verfahren der frühen Nutzenbewertung (Ramucirumab beim Dickdarmkrebs, Ramucirumab beim Lungenkrebs, Necitumumab beim Lungenkarzinom) führt die Kombination der neuen Antikörper mit konventioneller Chemotherapie in großen randomisierten Studien zu einer signifikanten Verlängerung der mittleren Überlebenszeit, rechnerisch um 14 bis 21 Prozent gegenüber der Chemotherapie allein. Die Gabe dieser Antikörper ist mit Nebenwirkungen belastet, bei Ramucirumab u. a. mit einem stärkeren Abfall der weißen Blutkörperchen als mit Chemotherapie allein, mit Fatigue und mit erhöhtem Blutdruck. Bei Necitumumab tritt vor allem eine Hautreaktion auf.
In der Praxis werden Krebspatienten vor dem Therapiestart ausführlich über den Nutzen und die Nebenwirkungen neuer Arzneimittel aufgeklärt. Der Patient entscheidet, wie wichtig ihm die mögliche Verlängerung der Überlebenszeit gegenüber dem Risiko von Nebenwirkungen ist. Auch nach der Entscheidung für die Therapie mit einem neuen Arzneimittel kann er die Behandlung beim Auftreten belastender Nebenwirkungen jederzeit abbrechen.
Der G-BA hat in den drei Verfahren nicht aus dieser Patientensicht, sondern nach der Formel entschieden:
Verlängerung der Überlebenszeit – Nebenwirkungen = Zusatznutzen nicht belegt
Ähnlich war auch schon das Vorgehen zu Regorafenib beim Dickdarmkrebs im April 2016. Prof. Dr. Carsten Bokemeyer, Geschäftsführender Vorsitzender der Deutschen Gesellschaft für Hämatologie und Medizinische Onkologie erläutert: „Für viele Patienten ist eine mögliche Verlängerung der Überlebenszeit die dominierende Motivation für eine Krebstherapie. Dafür sind sie auch bereit, Nebenwirkungen zumindest bis zu einem bestimmten Ausmaß in Kauf zu nehmen.“
„Zusatznutzen nicht belegt“ trotz hoher Ansprechraten
Innerhalb bestimmter Krebskrankheiten können heute vielfach Subgruppen – oft auf der Basis molekularer Faktoren – mit besonders ungünstiger Prognose identifiziert werden. Bei der chronischen lymphatischen Leukämie gehören dazu Patienten mit del17p bzw. der TP53 Mutation. Der orale Kinase-Inhibitor Idelalisib führt bei dieser Hochrisikogruppe in Kombination mit Anti-CD20-Antikörper zu Remissionsraten von etwa 80 Prozent sowie einer signifikanten Verlängerung der progressionsfreien und der Gesamtüberlebenszeit. In der Neubewertung des Zusatznutzens von Idelalisib wurde der Subgruppe von Patienten mit del17p bzw. TP53 Mutation kein Zusatznutzen zuerkannt. „Idelalisib ist eine unverzichtbare Behandlungsoption für CLL-Patienten mit 17p- oder TP53 Mutation“, erklärt Prof. Dr. Michael Hallek, Vorsitzender der DGHO Deutschen Gesellschaft für Hämatologie und Onkologie und Leiter der deutschen CLL-Studiengruppe.
Eine prognostisch sehr ungünstige Gruppe beim EGFR-mutierten Lungenkarzinom sind Pati-enten mit einer T790M-Mutation. Sie sind resistent gegenüber den sonst hoch wirksamen Tyrosinkinase-Inhibitoren. Der neue Kinase-Inhibitor Osimertinib wirkt gezielt bei dieser vorbehandelten Patientengruppe mit einer Ansprechrate von über 60 Prozent und einer progressionsfreien Überlebenszeit von fast 10 Monaten. Auch Osimertinib wurde in der aktuellen Nutzenbewertung kein Zusatznutzen zugesprochen. „Osimertinib ist eine genau für einen spezifischen Resistenzmechanismus entwickelte Substanz mit hoher klinischer Wirksamkeit und guter Verträglichkeit. Ohne diese Substanz ist die optimale, gezielte Behandlung dieser gut definierten Subgruppe von Patienten mit einer EGFR-Resistenzmutation nicht gegeben“, so Prof. Dr. Martin Reck, Chefarzt des Onkologischen Schwerpunktes der Lungenfachklinik Grosshansdorf und Beisitzer im Vorstand der Arbeitsgemeinschaft Internistische Onkologie in der Deutschen Krebsgesellschaft (AIO).
DGHO und AIO plädieren für eine stärker patientenzentrierte Nutzenbewertung neuer Arzneimittel mit höherer Gewichtung von Endpunkten wie Überlebenszeit gegenüber potenziellen, reversiblen Nebenwirkungen. In der Praxis ist es ureigene ärztliche Aufgabe gemeinsam mit dem Patienten die Abwägung von individuell erzieltem Erfolg und individuell auftretender Toxizität kontinuierlich im Behandlungsverlauf neu zu bewerten. Auch plädieren wir für einen Fokus auf Patientengruppen mit ungedecktem, medizinischem Bedarf. Bei Vorliegen überzeugender Daten zum Ansprechen und zur Verträglichkeit sollte ein befristeter Zusatznutzen ausgesprochen werden. Unabhängige Register können helfen, den Zusatznutzen in der Versorgungsrealität zu quantifizieren. Durch die G-BA Festlegung „Zusatznutzen nicht belegt“ werden Patienten und verordnende Ärzte verunsichert mit dem Risiko, dass ein wirksames Präparat gar nicht eingesetzt wird.
Quelle: DGHO Deutsche Gesellschaft für Hämatologie und Medizinische Onkologie e.V. sowie Arbeitsgemeinschaft internistische Onkologie (AIO) der Deutschen Krebsgesellschaft e.V.
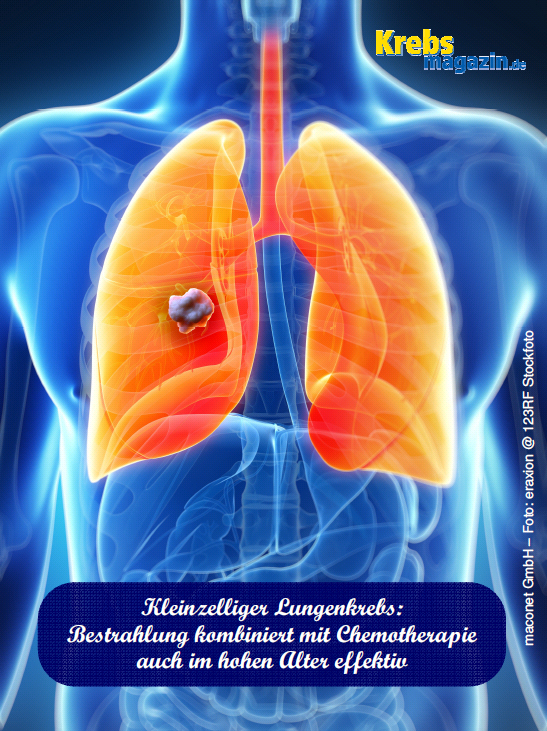
Kleinzelliger Lungenkrebs: Bestrahlung kombiniert mit Chemotherapie auch im hohen Alter effektiv
Lungenkrebs gehört in Deutschland zu den häufigsten bösartigen Erkrankungen, und bei Männern ist er die häufigste tödliche Krebsform. Es wird zwischen verschiedenen Formen des Lungenkrebses unterschieden. Beim kleinzelligen Bronchialkarzinom, einer Lungenkrebsvariante mit besonders schnellem Wachstum, kann die Kombination aus einer Strahlen- und Chemotherapie den Tumor am besten zurückdrängen. Neue Studienergebnisse zeigen, dass die Kombination auch bei Patienten jenseits des 70. Lebensjahres häufig vorteilhaft ist. Die Deutsche Gesellschaft für Radioonkologie (DEGRO) rät wegen der mit der Behandlung verbundenen Risiken allerdings zu einer genauen Auswahl der Patienten.
Das kleinzellige Bronchialkarzinom, auf das etwa 15 Prozent aller Lungenkrebserkrankungen entfallen, wächst so rasch, dass eine Heilung durch eine Operation nur selten möglich ist. „Bei vielen Patienten wird der Tumor jedoch in einem Stadium entdeckt, in dem der Krebs die Lungengrenze noch nicht sichtbar überschritten hat“, sagt Professor Dr. med. , Direktor der Klinik für Strahlentherapie und Radioonkologie am Universitätsklinikum Mannheim. In diesem sogenannten „limitierten“ Stadium sei die gleichzeitige Chemo- und Strahlentherapie die derzeit wirkungsvollste Therapie, fügt der DEGRO-Pressesprecher hinzu.
 Prof. Dr. Frederik Wenz,
Direktor der Klinik für Strahlentherapie und Radioonkologie am Universitätsklinikum Mannheim sowie Pressesprecher der Deutschen Gesellschaft für Radioonkologie e. V. (DEGRO)
Foto: Universitätsmedizin Mannheim
Prof. Dr. Frederik Wenz,
Direktor der Klinik für Strahlentherapie und Radioonkologie am Universitätsklinikum Mannheim sowie Pressesprecher der Deutschen Gesellschaft für Radioonkologie e. V. (DEGRO)
Foto: Universitätsmedizin Mannheim
Die Therapie wird älteren Patienten derzeit selten angeboten. Und dies, obwohl sie häufiger am kleinzelligen Bronchialkarzinom leiden als junge Patienten. „Es besteht die Sorge, dass die Patienten ab einem gewissen Alter die Belastungen durch Zytostatika und Strahlen nicht verkraften und vielleicht sogar an den Folgen der Therapie sterben“, sagt Professor Wenz.
Diese Bedenken scheinen in vielen Fällen unbegründet zu sein, wie die Auswertung eines amerikanischen Patientenregisters zeigt. Es umfasst mehr als 8600 Patienten mit kleinzelligem Bronchialkarzinom im limitierten Stadium, die auch nach dem 70. Lebensjahr noch eine kombinierte Radiochemotherapie erhalten hatten. Das erstaunliche Ergebnis: Während die Überlebenszeit von Patienten, die sich nur einer Chemotherapie unterzogen, auf neun Monate begrenzt war, überlebten Patienten, die eine Radiochemotherapie erhalten hatten, im Durchschnitt 15,6 Monate. Wenn Chemo- und thorakale Strahlentherapie gleichzeitig durchgeführt wurden, stieg die Überlebenszeit sogar auf 17 Monate. Nach einer kombinierten Radiochemotherapie waren 22 Prozent der Patienten noch nach drei Jahren am Leben, bei Verzicht auf eine Strahlentherapie waren es nur 6,3 Prozent.
„Die Studie zeigt, dass eine intensivierte Therapie mit simultaner Radiochemotherapie auch für ältere Patienten mit kleinzelligem Lungenkrebs vorteilhaft ist“, meint Professor Dr. med. Martin Stuschke, Direktor der Klinik für Strahlentherapie am Universitätsklinikum Essen. Die Angst, dass Patienten im fortgeschrittenen Alter die kombinierte Behandlung nicht mehr verkraften, sei häufig unbegründet, fügt der DEGRO-Experte hinzu. Er verweist auf Fortschritte in der Behandlung. „Nebenwirkungen der Zytostatika können heute besser behandelt werden, und die Dosisverteilungen können mit modernen Bestrahlungstechniken gezielter auf die thorakalen Tumore appliziert werden“, sagt der Experte aus Essen: „Auf Komplikationen können wir heute schneller und effektiver reagieren.“
Die kombinierte Radiochemotherapie könnte für die Mehrzahl der über 70-jährigen Patienten infrage kommen. In der US-Studie waren es 56 Prozent aller Patienten. „Die Behandlung ist jedoch nicht für alle Patienten geeignet“, schränkt Professor Wenz ein: „Bei mehreren Begleiterkrankungen, einem fortgeschrittenen Stadium und vor allem bei einem schlechten Allgemeinzustand raten wir von einer intensivierten Behandlung ab.“ In der letzten Lebensphase, in der sich die Patienten befinden, zähle nicht allein die Zahl der zusätzlichen Lebensmonate. Professor Wenz: „Unser Ziel ist die Verbesserung der Lebensqualität der Patienten.“
Quelle: Deutsche Gesellschaft für Radioonkologie e. V. – DEGRO
TOP-Infos zu modernen Krebsmedikamenten: Arzneimittel bewertung wird neue Rubrik auf Onkopedia.com
 Prof. Dr. Diana Lüftner, Oberärztin an der Medizinischen Klinik mit Schwerpunkt Hämatologie und Onkologie an der Berliner Charité.
Prof. Dr. Diana Lüftner, Oberärztin an der Medizinischen Klinik mit Schwerpunkt Hämatologie und Onkologie an der Berliner Charité.Genetisches Profiling – In der Krebsmedizin ist die genetische Diagnostik mittlerweile unverzichtbar
Anlässlich des 32. Deutschen Krebskongresses 2016 in dessen Rahmen am 27. Februar auch der Krebsaktionstag für Laien und Betroffene angeboten wird, hat die Deutsche Krebsgesellschaft e.V. und die Deutsche Krebshilfe gemeinsam mit der Berliner Krebsgesellschaft drei Referenten interviewt, die wir hier ungekürzt veröffentlichen möchten.
Noch vor wenigen Jahren war die DNA-Sequenzierung ausschließlich ein Werkzeug der Grundlagenforscher zur Entschlüsselung des genetischen Codes. Mittlerweile hat diese Technik Einzug in die Klinik gehalten. Denn Genmutationen, die man im Tumor findet, können wertvolle Informationen für die gezielte Therapieauswahl liefern.
Prof. Dr. Christoph Röcken, Sprecher der Arbeitsgemeinschaft Onkologische Pathologie in der Deutschen Krebsgesellschaft, erklärt im Interview, wie ein genetisches Tumorprofil erstellt wird und beschreibt die Herausforderungen.
Herr Professor Röcken, können Sie Beispiele nennen, wo eine Genveränderung im Erbgut des Tumors heute schon den Weg zur gezielten Therapie weist?
Das gilt mittlerweile beim Dickdarmkrebs, beim Lungenkrebs, beim schwarzen Hautkrebs, bei Hirntumoren und seit 2015 auch beim Eierstockkrebs. Bei diesen Krebsarten erhalten Pathologen häufig den Auftrag, herauszufinden, ob der Tumor bestimmte Mutationen trägt.
Wie wird das Ausgangsmaterial für die Analyse gewonnen?
Wir starten mit Biopsiematerial oder mit Tumorgewebe aus einer OP und fertigen daraus zunächst Gewebeschnitte an. Anschließend grenzen wir unter dem Mikroskop das Tumorareal ein und berücksichtigen dabei die Heterogenität des Tumors. Die fraglichen Areale werden gezielt herauspräpariert (mikrodisseziert), man gewinnt daraus die DNA und untersucht sie anschließend mit einer DNA-Sequenzierung auf Mutationen.
Welche Sequenzierungsmethoden kommen dabei zum Einsatz?
In der diagnostischen Routine geht es häufig um die Frage, ob ein bestimmtes Gen eine bestimmte Mutation trägt. D.h. der entsprechende Gen-Abschnitt wird zunächst vervielfältigt und dann einer klassischen Sanger-Sequenzierung unterzogen. Mittlerweile sind aber viele Gene bekannt, die in der Diagnostik und Therapie eine Bedeutung haben. Will man die alle mit der klassischen Methode überprüfen, muss man jedes Gen einzeln sequenzieren – ein enormer Zeitaufwand. Das Next Generation Sequencing, kurz NGS, erlaubt die parallele Sequenzierung vieler Gene. Damit lassen sich z. B. 10 bis 40 Gene auf einmal untersuchen, und zwar in einer sogenannten Panel-Sequenzierung. Das steigert die Effizienz der Sequenzierung enorm.
Mit sogenannten Liquid Biopsies wollen die Experten mittlerweile auch im Blut nach der mutierten Krebs-DNA suchen. Wie zuverlässig ist diese Diagnostik?
Dass Tumor-DNA oder auch Tumorzellen im Blut vorkommen, weiß man schon länger. Hämatologen nutzen das bei bestimmten Leukämien, und zwar zur Bestimmung der Resterkrankung nach der Therapie. Diese Leukämien tragen eine charakteristische Mutation; je geringer die Konzentration an mutierter DNA im Blut, desto geringer die minimale Resterkrankung. Auch solide Tumoren können beim Untergang von Tumorzellen DNA ins Blut freisetzen. Das gilt allerdings nicht für alle Tumorarten in jedem Tumorstadium. Annähernd 100% der Patienten mit fortgeschrittenem Darmkrebs weisen zirkulierende Tumor-DNA im Blut auf, nur 40% beim Prostata- oder Nierenkarzinom, und beim Hirntumor findet man gar keine Tumor-DNA im Blut.
Gibt es noch weitere Einschränkungen?
Man muss die Mutation, nach der gesucht werden soll, genau kennen. Eine Liquid Biopsy zur Suche nach einer Genveränderung, die der Tumor gar nicht trägt, macht keinen Sinn. An der Erstellung eines genetischen Profils des Tumors kommt man also nicht vorbei. Außerdem kommen einige der Mutationen, die wir in bösartigen Tumoren finden, auch bei gutartigen Tumoren vor. Insgesamt ist also noch einiges an Standardisierung und Qualitätssicherung nötig, bevor die Liquid Biopsy bei Patienten mit soliden Tumoren routinemäßig angewendet werden kann. Zur Überprüfung des Therapieansprechens bei Patienten mit einer hohen Tumorlast könnten Liquid Biopsies aber durchaus nützlich sein.
Was verändert sich durch die genetische Diagnostik in der Pathologie?
Für die Einteilung von Tumoren ist sie mittlerweile unverzichtbar und ich sehe darin eine große Chance, um die Therapie noch genauer auf die Biologie des Tumors abstimmen zu können. Natürlich unterliegt diese Art der Diagnostik einer großen Dynamik, und wir sind gefordert, mit dem raschen Zuwachs an Wissen und der Entwicklung neuer Methoden Schritt zu halten. Deshalb sind Kongresse wie der DKK 2016 wichtig, bei dem die Experten zusammenkommen, um ihr Wissen auszutauschen. Vor allem im translationalen Programmteil des DKK 2016 sind die Themen Molecular Diagnostics, Next Generation Sequencing und Liquid Biopsy vertreten. Ich verspreche mir interessante Beiträge und spannende Sitzungen vom DKK 2016.
Quelle: Deutsche Krebsgesellschaft, Deutsche Krebshilfe
Immuntherapie in der Onkologie – neue Standards und zukünftige Strategien
Das Immunsystem stärken, um den Krebs zu bekämpfen. Das ist seit langem der Wunsch vieler Patientinnen und Patienten sowie Krebstherapeuten. Genährt wird diese Hoffnung aus Einzelfallbeobachtungen eines spontanen Tumorrückgangs, sowie durch therapeutische Erfolge mit immunstimulierenden Medikamenten insbesondere beim malignen Melanom, dem schwarzen Hautkrebs, sowie dem Nierenzellkarzinom. Frühe immunaktivierende Therapien mit Interferon und Interleukin-2 in den 1980er Jahren waren sehr nebenwirkungsreich. Die Behandlung mußte meist stationär auf einer Überwachungseinheit durchgeführt werden. Ein Langzeit-Therapieerfolg war nur bei einzelnen Patienten zu verzeichnen.
Die Frage war, wie Tumoren es schaffen sich vor dem Immunsystem zu verstecken oder es ruhigzustellen. Die Forschung der letzten Jahrzehnte hat einige dieser Mechanismen aufgedeckt und daraus neue Immuntherapien für Tumoren abgeleitet.
T-Zellen sind die „Polizisten“ des Immunsystems. Sie werden durch eine Vielzahl an Signalen ruhiggestellt oder auch aktiviert. Dies geschieht an sogenannten Immun-Kontrollpunkten (Checkpoints). Hier können Tumorzellen regulierend eingreifen, um sich vor dem Zugriff des Immunsystems zu schützen. Der CTLA-4 (anti–cytotoxic T-lymphocyte– associated antigen 4) und der PD-1 (programmed cell death protein 1)-Signalweg sind dafür von zentraler Bedeutung. Gegen beide Stoffwechselwege wurden blockierende Antikörper entwickelt. Dadurch werden die schlafenden T-Zell-„Polizisten“ wieder aufgeweckt und gegen den Tumor in Marsch gesetzt.
In einem Symposium des Nationalen Centrums für Tumorerkrankungen in Heidelberg wurden im Februar 2015 die seit kurzem zugelassenen und die noch in klinischen Studien befindlichen Therapieansätze der Modulation von Immun-Kontrollpunkten für verschiedene häufige Tumorarten beleuchtet.
Malignes Melanom
Antikörper-basierte immunaktivierende Therapien mit CTLA-4 und PD-1 als Zielstrukturen haben in kurzer Zeit aufgrund der beeindruckenden Erfolge eine breite Anwendung gefunden. Inzwischen liegen beim Malignen Melanom für den CTLA-4 Antikörper Ipilimumab Erfahrungen mit mehr als 5000 Patienten aus den klinischen Studien und dem Markteinführungsprogramm vor.
Erstmals wurde mit Ipilimumab beim metastasierten Melanom in 20% der Patienten ein stabiles Langzeitüberleben nach 3 Jahren beobachtet. So gute Zahlen lassen sich auch nicht mit den neuen für BRAF-mutierte Melanome zugelassene Tyrosinkinaseinhibitoren (TKI) erzielen. Als neue Zielstruktur ist nun PD-1 hinzugekommen. Nivolumab ist ein PD-1 Antikörper mit dem die meisten Erfahrungen vorliegen. Er wird allein und in Kombination eingesetzt.
Im Jahr 2013 berichtete die Studiengruppe um Wolchok ihre Erfahrungen einer Kombination der anti-CTLA-4 und anti-PD-1 Antikörper. Sie konnten beim metastasierten Melanom ein Überleben von 88% der Patienten nach zwei Jahren berichten.
Beim metastasierten malignen Melanom kann –wie von Alexander Enk (Heidelberg) dargestellt- mit dem PD-1 Antikörper Nivolumab allein eine mittlere 2-Jahres-Überlebensrate von 42% erzielt werden.
Dies ist mehr als durch die bisher verfügbaren Ansätze mit dem Tyrosinkinase-Inhibitor (TKI) Vemurafenib, mit dem CTLA-4 Antikörper Ipilimumab oder einer Chemotherapie erreicht werden kann. Das war noch vor kurzem ein nicht erreichbar scheinendes Ziel. Die Therapie erfolgte dabei ambulant und ist unaufwendig. Die Nebenwirkungen können allerdings gravierend sein und es braucht einen erfahrenen Onkologen, um damit sicher umgehen zu können. Häufig kommt es durch die Immunaktivierung und den Kampf der Immunzellen gegen den Tumor in der Bildgebung zunächst zu einer Größenzunahme, einer Pseudoprogression, bevor eine Regression eintritt. Deshalb sollte das objektive Therapieansprechen erst nach 6-8 Wochen beurteilt werden. Interessant ist auch, dass bei einer Tumorzunahme eine nochmalige Gabe einer solchen immunstimulierenden Therapie wieder wirksam sein kann.
Tumoren, die besonders gut ansprechen sind solche mit einer hohen Zahl an Erbgutveränderungen im Tumor, das heißt hohen Mutationsraten. Die Tumorzellen unterscheiden sich dadurch stärker von den normalen Körperzellen und sind deshalb für das Immunsystem leichter erkennbar.
Im April 2015 gab die Europäische Arzneimittelbehörde EMA deshalb ein positives Votum für die Zulassung von Nivolumab für die Behandlung des fortgeschrittenen Malignen Melanoms.
Lungenkrebs / Bronchialkarzinom
Die Rolle der neuen Immunaktivatoren beim Lungenkarzinom wurde ausführlich von Helge Bischoff (Heidelberg) beleuchtet. Die Wirksamkeit des CTLA-4 Antikörpers Ipilimumab beim Bronchialkarzinom wurde bereits 2012 von einer internationalen Studiengruppe gezeigt und inzwischen an einer größeren deutschen Patientengruppe 2013 bestätigt.
Der PD1 Antikörper Nivolumab wurde von der Gruppe um Brahmer eingesetzt und zeigte beim Plattenepithelkarzinom in der Check-Mate 017 Studie ein 1-Jahres Überleben von 42% in der ersten Studien und in der CA209-003 Studie eine mediane Response-Dauer von 75 Wochen. Die Überlebenszeit liegt damit fast doppelt so hoch wie es mit einer konventionellen Chemotherapie mit Docetaxel bisher erreichbar war. Diese Daten veranlassten die Europäische Arzneimittelbehörde zu einem positiven Votum für Nivolumab. Eine Zulassung für die Therapie fortgeschrittener oder metastasierter Plattenepithel-Bronchialkarzinome nach Chemotherapie-Vorbehandlung ist im Juli 2015 erfolgt.
Auch mit dem PD1-Ligand Antikörper Pembrolizumab wurde von Garon und Mitarbeitern auf der Jahrestagung der amerikanischen Gesellschaft für Onkologie für das Adeno-Bronchialkarzinom ein Gesamtüberleben von 40%-80% berichtet. Dies war abhängig von der PD1 Expression im Tumor.
Mit dem PD1-Ligand Antikörper MPDL3280A, wurde -unabhängig ob es sich um ein nicht-kleinzelliges Bronchialkarzinom mit Plattenepithel- oder Adenokarzinom-Histologie handelte- eine Ansprechrate von 85% beobachtet. Nach 6 Monaten betrug das progressionsfreie Überleben 45%. Die besten Ansprechraten fanden sich auch hier bei der höchsten PD1-Ligand-Expression.
Nierenzellkarzinom
Interessante Daten zu urologischen Tumoren wurden von Carsten Grüllich (Heidelberg) vorgestellt. Der PD1-Antikörper Nivolumab erzielte in der CA209-010 Studie beim metastasierten Nierenzellkarzinom ein 2-Jahres-Überleben von 50%, sowie ein Langzeitansprechen bei 20%. Dies unterschied sich von einer Ansprechrate von 22% bei Patienten mit hoher PD1-Expression im Tumor zu 8% bei solchen mit niedriger Expression. Mit einem Gesamtüberleben von im Mittel 25 Monaten sind die Ergebnisse mit dem immunstimulierenden Antikörper besser als die in den AXIS, RECORD-1 und weiteren Untersuchungen veröffentlichten Ergebnisse mit Tyrosinkinaseinhibitoren beim Nierenzellkarzinom. Die Kombination von Nivolumab und Ipilimumab in der Ca209-016 Studie zeigte ein Ansprechen mit anhaltender Wirksamkeit in 80% der Patienten und ein Überleben von 65% nach zwei Jahren. Immerhin setzen aufgrund der Nebenwirkungen 30% der Patienten die Therapie ab. Selbst bei diesen fand sich in 45% noch ein anhaltendes Tumoransprechen. Dies legt nahe, dass bereits eine einmalige Aktivierung des Immunsystems ausreichen könnte, um wieder die Kontrolle über den Tumor zu gewinnen. Phase-III Studien in der ersten Therapielinie sind beim metastasierten Nierenzellkarzinom geplant. Auf der Basis vorliegender Daten wird zunächst voraussichtlich eine Zulassung immunstimulierender Antikörper nach Versagen von Tyrosinkinaseinhibitoren beantragt.
Die simultane Kombination von Nivolumab mit den für das Nierenzellkarzinom zugelassenenen TKI Sunitinib oder Pazopanib war in der CA209-016 Studie zwar sehr gut wirksam. In 70% bis 80% der Patienten traten jedoch höhergradige Nebenwirkungen auf. Dabei handelte es sich vorwiegend um TKI-typische Nebenwirkungen. Als Weiterentwicklung werden innovative Ansätze wie z.B. sequentielle Therapien geprüft.
Beim Prostatakarzinom ist die Wirksamkeit immunstimulierender Antikörper bisher nicht belegt. Eine Studie mit Ipilimumab nach Chemotherapie-Versagen zeigte keinen Benefit für die Patienten. Eine Re-Analyse legte einen möglichen Nutzen für Patienten mit einer niedrig-aggressiven Erkrankung nahe. Weitere Studienbemühungen gehen in diese Richtung.
Morbus Hodgkin
Vielversprechende Ergebnisse bei hämatologischen Neoplasien berichtete Mathias Witzens-Harig (Heidelberg). Der PD1-Blocker Nivolumab zeigte eine gute Wirksamkeit beim rezidivierten Morbus Hodgkin.
Nebenwirkungen
Den Nebenwirkungen der neuen Immuntherapien war ein eigener Vortrag von Guy Ungerechts (Heidelberg) gewidmet. Wie bei klassischen Chemotherapien kommen in 10-20% der Behandlungen höhergradige, Grad 3 oder Grad 4, Nebenwirkungen vor. Diese unterscheiden sich allerdings vom Bekannten. Es werden Hautentzündungen/ Dermatitis, Dickdarmentzündungen mit Durchfällen /Colitis, Leberentzündungen mit entsprechenden Laborveränderungen /Hepatitis, eine Entzündung der Hirnanhangsdrüse /Hypophysitis mit Schilddrüsenunterfunktion beobachtet. Die Dermatitis tritt oft nach 3 Wochen auf und die anderen Nebenwirkungen mit einem Maximum bis Woche 7 nach Therapiebeginn.
Aufgrund von Nebenwirkungen an der Lunge im Sinne einer Pneumonitis ist es erforderlich die Atemfunktion (Diffusionskapazität) bei betroffenen Patienten im Verlauf zu bestimmen.
Hier gilt es aufmerksam zu sein. Es kann eine Suppression des übermäßig aktivierten Immunsystems mit Cortison und je nach Schweregrad zusätzlich Mycophenolat-Mofetil, Infliximab, FK-507 oder Cyclophosphamid erforderlich sein. Hormonmangelerscheinungen durch die Hypophysitis bzw. Hormonüberfunktionen sind zu behandeln.
Immunstimulierende Therapieansätze sind besonders für bisher medikamentös nur schwer angehbare Tumoren wie das Maligne Melanom, das Bronchialkarzinom oder das Nierenzellkarzinom vielsprechend. Bei bestimmten Subgruppen des Mammakarzinoms konnte ebenfalls eine Wirksamkeit nachgewiesen werden, die in Studien weiter charakterisiert wird. Im Gegensatz zu allen anderen medikamentösen Therapien für die genannten Tumoren, erlauben immuntherapeutische Ansätze bei ansprechenden Patienten, eine längerfristige und stabile Krankheitskontrolle.
Das Wichtigste in Kürze
-Neuzulassung eines PD1-Antikörpers für das Maligne Melanom und für das Bronchialkarzinom mit dem Subtyp eines Plattenepithelkarzinoms. Weitere Tumorarten sind in klinischer Prüfung.
-Nebenwirkungen des neuen PD1-gerichteten Immunaktivators sind insgesamt geringer als die Nebenwirkungen einer Standardchemotherapie
Quelle: Prof. Dr. Stefan Frühauf, Herausgeber Krebsmagazin
Klinik Dr. Hancken, Harsefelder Straße 8, 21680 Stade
Immuntherapie bei Lungenkrebs – ASCO 2015
Lungenkrebspatienten, die einen Rückfall erleiden, überleben im Schnitt länger, wenn sie mit einem immunstimulierenden Antikörper behandelt werden, im Vergleich zur bislang üblichen Chemotherapie. Dies ist das Ergebnis einer bahnbrechenden Studie, die jetzt erstmalig auf dem Amerikanischen Krebskongress (ASCO) in Chicago präsentiert wurde. In die Leitung der Studie einbezogen waren das Westdeutsche Tumorzentrum der Medizinischen Fakultät der Universität Duisburg-Essen (UDE) am Universitätsklinikum Essen (UK Essen) und die Abteilung Thorakale Onkologie der Ruhrlandklinik.
Gleichzeitig wurden die Ergebnisse im New England Journal of Medicine veröffentlicht, einer der weltweit renommiertesten medizinischen Fachzeitschriften. Untersucht wurden 272 Patienten, die einen Rückfall eines Plattenepithelkarzinoms der Lunge erlitten hatten. Sie wurden mit dem immunstimulierenden Antikörper Nivolumab behandelt und mit dem bisherigen Standard, einer Chemotherapie mit Docetaxel, verglichen. Die immuntherapeutisch behandelte Patientengruppe hatte eine deutlich längere, mittlere Überlebenszeit.
„Dies ist der erste überzeugende Wirkungsnachweis einer Immuntherapie bei Lungenkrebs“, so Dr. Wilfried Eberhardt, Oberarzt der Inneren Klinik (Tumorforschung). „Wir sind froh, dass wir am Westdeutschen Tumorzentrum zu diesem großen Fortschritt in der Behandlung von metastasiertem Lungenkrebs beitragen konnten.“ Er geht davon aus, dass Lungenkrebs neben dem schwarzen Hautkrebs die zweite Erkrankung ist, bei der die neue Klasse der anti-PD1-Antikörper zur Therapie zugelassen wird. In Chicago wurden weitere Daten präsentiert, die deren Wirksamkeit auch bei anderen Formen von Lungenkrebs demonstrierten.
„Derzeit prüfen wir in klinischen Studien, wie wirksam immunstimulatorische Antikörper bei verschiedenen, fortgeschrittenen Tumorerkrankungen sind“, ergänzt Professor Martin Schuler, Direktor der Inneren Klinik (Tumorforschung). „Wir sind optimistisch, dass künftig viele Krebspatienten von dieser neuen Behandlung profitieren werden.“
Quelle: Beate Kostka M.A. Ressort Presse – Stabsstelle des Rektorats
Universität Duisburg-Essen
Weitere Informationen: Christine Harrell, Tel. 0201/723-1615, christine.harrell@uni-due.de
Weitere Informationen mit Abstract der Studie im New England Journal of medicine:
http://www.nejm.org/doi/full/10.1056/NEJMoa1504627?af=R&rss=currentIssue
Krebsinformationstag Hannover am 28. Februar 2015
Endlich ist es soweit! Das Programm für den Krebsinformationstag Hannover am 28. Februar 2015 im Hotel WIENECKE XI ist fertig.
Hier steht es nun als PDF zum Download bereit:
150122 Krebsinformationstag Hannover 28 Febr 2015
Gemeinsam haben die Niedersächsische Krebsgesellschaft, das Tumorzentrum der MHH, das Krebsberatungszentrum des Caritasverbandes Hannover und der Onkologische Arbeitskreis Hannover ein umfassendes Programm erarbeitet, bei dem in diesem Jahr patientenorientierte Themen im Vordergrund stehen.
Schirmherrin ist Sozialministerin Rundt, die ebenfalls zugegen sein wird wie beispielsweise die Schauspielerin Kathrin Spielvogel, die den Abschlussvortrag hält: “Therapie überstanden und was nun?- Die Balance zwischen dem Wollen und dem Können”. Aber auch Prof. Dr. Josef Beuth vom Institut der Universität Köln zur wissenschaftlichen Evaluation naturheilkundlicher Verfahren wird mit seinem Beitrag “Gut durch die Krebstherapie – Krebs ganzheitlich behandeln” auch Fragen zu komplementären Behandlungsmöglichkeiten beantworten und einen Überblick über den Einsatz komplementärer Behandlungsmöglichkeiten bieten.
Patienten können in diesem Jahr erneut die Möglichkeit nutzen, in Einzelgesprächen Antworten auf persönliche Anliegen im Vieraugengespräch mit einem Krebsexperten zu finden. Zur Planung und Koordination dieser Gespräche wird jedoch um eine vorherige Anmeldung gebeten.
Starten wird der Krebsinformationstag mit einer Autorenlesung von Angelika Rheindorf: “In den Himmel geh ich später”, in dem die Journalistin in vielen bewegenden Geschichten spannende Einblicke in Ihre Gefühls- und Gedankenwelt im Verlaufe ihrer selbst durchlebten Krebserkrankung gewährt, als sie über sich und das Leben is nachdenken gerät.
Mehr als 80 Referenten wirken im Programm mit und jeder kann sich seinen Tagungsablauf selbst frei zusammenstellen. Weitere Informationen und Infos in den kommenden Tagen auf: www.krebsinformationstag.de
Auch telefonisch kann das Programm unter Tel.: 05262 696 99 55 kostenfrei abgerufen werden sowie auch Einzelgesprächswünsche entgegengenommen werden.
MUTMACHBUCH sucht MutmachGESCHICHTEN aus HANNOVER
Neues Mutmachbuch anlässlich des Krebsinformationstages Hannover 28. 02. 2015
Der Krebsinformationstag in Hannover ist eine feste Institution. Die größte und beliebteste Patientenveranstaltung für Krebspatienten und deren Angehörigen im gesamten Norddeutschen Bereich. Nunmehr zum siebenten Mal organisieren wir diesen Krebsinformationstag, an dem mehr als 80 Krebsexperten mitwirken und in Vorträgen, Diskussionsrunden und Themenforen zu häufigen wie zu seltenen Erkrankungen sowie zur Beantwortung von dringenden persönlichen Fragen und Anliegen Betroffener in Form von Einzelgesprächsmöglichkeiten Auskunft geben und sich den Fragen der Teilnehmer stellen.
Schirmherrin ist die Niedersächsische Sozialministerin Cornelia Rundt, die auch selbst zugegen sein wird und eine Rede halten wird.

Die Niedersächsische Krebsgesellschaft, das Krebsberatungszentrum des Caritasverbandes Hannover, das Tumorzentrum der MHH und der Onkologische Arbeitskreis Hannover haben ein umfangreiches und spannendes Programm entwickelt, bei dem patientenorientierte Fragen von Krebspatienten und ihren Angehörigen im Mittelpunkt stehen.
Wie kaum eine andere Erkrankung kommt es neben der erfolgreichen Therapie auf die richtige Einstellung an. Aus diesem Grunde starten wir ein BUCHPROJEKT, zu dem wir noch einige MUTMACHGESCHICHTEN von Krebspatienten suchen, die ganz authentisch Ihre Geschichte erzählen. In dem Buch berichten zahlreiche Krebsexperten aus Hannover über aktuelle Therapien und Behandlungsmöglichkeiten und selbst Betroffene, wie Sie den Krebs besiegt haben oder es noch versuchen.
SIE KOMMEN AUS DER REGION HANNOVER?
SIE HABEN DIE DIAGNOSE KREBS ER- und DURCHLEBT und möchten anderen Patienten MUT und HOFFNUNG geben, dann nehmen Sie mit mir KONTAKT auf:
Christoph Hambrügge
redaktion@krebsmagazin.de
Tel.: 05262-6969955
Lungenkrebs – neue Diagnostik eröffnet Chancen
Jahr für Jahr erkranken rund 50.000 Menschen in Deutschland an Lungenkrebs. Für einige Patienten eröffnen sogenannte molekulargenetische Tests und die darauf aufbauenden Therapien neue Chancen: So lässt sich im Labor nachweisen, ob der Tumor bestimmte Genveränderungen aufweist, die das Krebswachstum beeinflussen. In Deutschland gibt es bereits vier Medikamente, die im fortgeschrittenen Krankheitsstadium gezielt auf diese Genveränderungen ausgerichtet sind.
 Foto: Labor_Quelle_© Photographee.eu – Fotolia.com – Pfizer Pharma GmbH
Foto: Labor_Quelle_© Photographee.eu – Fotolia.com – Pfizer Pharma GmbH
Diesen Ansatz nennt man auch „personalisierte Krebsmedizin“. Eine Heilung kann damit in der Regel zwar nicht erreicht werden, jedoch steigen für einige Patienten die Chancen auf eine wirksame Therapie bei guter Lebensqualität um ein Vielfaches. Experten empfehlen daher, alle Patienten mit nicht-kleinzelligem Lungenkrebs auf ALK- und EGFR-Genveränderungen zu testen. Weitere Informationen gibt es unter www.lungenkrebs-testen.de.
Quelle: Pfizer Pharma GmbH