Archiv für die Kategorie „Diagnostik“
Darmkrebs in der Familie? Früherkennung tut Not!
Obwohl Familienangehörige von Patienten mit Darmkrebs eine Hochrisikogruppe für die Entwicklung von Krebserkrankungen des Dickdarms und Enddarms sind, fallen sie im deutschen Gesundheitswesen noch zu oft durchs Raster. Anlässlich des Darmkrebsmonats rufen die niedergelassenen Krebsspezialisten dazu auf, Darmkrebspatienten und deren Familien konsequent über den enormen Nutzen der Krebsfrüherkennung bei Angehörigen von Darmkrebspatienten zu informieren, um so das Risiko zu verringern.
Der Darmkrebs ist sowohl bei Männern als auch bei Frauen die zweithäufigste Krebserkrankung der inneren Organe. Im Laufe des Lebens erkrankt einer von 14 Männern und eine von 18 Frauen daran. “Wird die gesamte Lebensspanne betrachtet, beträgt das Risiko, einen Darmkrebs zu entwickeln, über alle Bevölkerungsgruppen hinweg etwa fünf Prozent (1)“, betont Dr. Michael Eckart aus Erlangen, Mitglied im Vorstand des Berufsverbands der Niedergelassenen Hämatologen und Onkologen in Deutschland – BNHO e.V..
Bei drei von zehn Patienten gab es schon Darmkrebs in der Familie
Doch nicht bei allen Menschen ist das Risiko gleich hoch. Alte Menschen erkranken häufiger an Darmkrebs als jüngere Menschen. Männer erkranken früher als Frauen. Besonders gefährdet sind Familienangehörige von Darmkrebspatienten, vor allem Eltern, Kinder und Geschwister. “Sie haben im Vergleich zu Menschen aus Familien ohne Darmkrebserkrankungen ein deutlich erhöhtes Risiko, selbst einen Darmkrebs zu entwickeln”, betont Eckart. In Deutschland finden sich bei knapp 30% aller Patienten mit Darmkrebs Familienangehörige, die ebenfalls an Darmkrebs erkrankt waren (2).Das heißt: Jeder dritte Darmkrebspatient hat statistisch gesehen einen nicht erkannten Darmkrebsfall in der eigenen Familie.
Verwandte ersten Grades haben doppelt so hohes Risiko
Wie hoch das Risiko der Familienangehörigen von Darmkrebspatienten ist, hängt davon ab, um welche Darmkrebsform es sich handelt und wie eng das Verwandtschaftsverhältnis ist. Bei der großen Mehrheit der so genannten sporadischen, also nicht direkt erblichen Darmkrebsformen ist das Risiko für Verwandte deutlich erhöht: “Wir gehen davon aus, dass das Risiko bei Verwandten ersten Grades von Darmkrebspatienten zwei- bis dreimal so hoch ist. Tritt der Darmkrebs vor dem 60. Lebensjahr auf, ist es sogar drei- bis vierfach erhöht (1)“, so Eckart.
Bewusstsein für familiäres Darmkrebsrisiko schärfen
Vor dem Hintergrund dieser Zahlen möchte der BNHO Darmkrebspatienten für das erhöhte familiäre Darmkrebsrisiko sensibilisieren und ihre Familienmitglieder zur frühzeitigen Vorsorge motivieren. Gleichzeitig appellieren die niedergelassenen Krebsspezialisten an alle Ärzte, die mit Darmkrebspatienten in Kontakt kommen, diese nicht nur allgemein darüber aufzuklären, dass Darmkrebs in Familien gehäuft auftreten kann. “Stattdessen muss aktiv nach Angehörigen gefragt werden, und alle Indexpatienten sollten Informationsmaterial für jeden näheren Angehörigen erhalten”, so der BNHO-Vorsitzende Prof. Dr. Stephan Schmitz.
Das Medizinsystem hat bisher für die systematische Einbeziehung der Verwandten keine Möglichkeiten geschaffen. Eine weitere wichtige Rahmenbedingung wäre die Vernetzung und Integration verschiedener ärztlicher Fachgruppen bei der Behandlung und Erkennung des familiären Risikos. Eine solche Zusammenarbeit würde nicht nur ermöglichen, frühzeitig Patienten mit Risiko zu identifizieren, sondern bereits Erkrankten eine qualitativ optimierte Versorgung zukommen zu lassen.
Quelle: Berufsverband der Niedergelassenen Hämatologen und Onkologen in Deutschland – BNHO e.V.
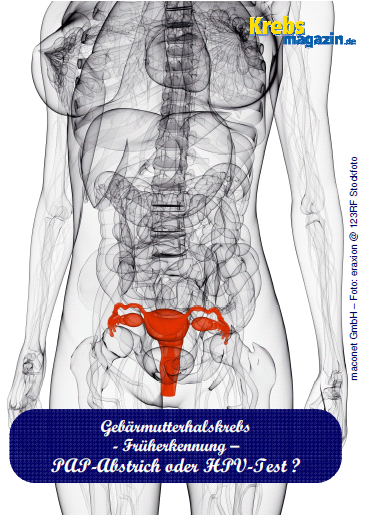
Gebärmutterhalskrebs – Früherkennug mit PAP-Abstrich oder HPV-Test?
Ab 2017 erhalten Frauen im Alter von 30 bis 60 Jahren eine persönliche Einladung zur neuen Gebärmutterhals-Früherkennung (Screening). Darin werden sie aufgefordert zu wählen, ob sie einmal im Jahr einen sogenannten PAP-Abstrich vom Gebärmutterhals oder alle fünf Jahre einen Test auf humane Papillomviren (HPVTest)
vornehmen lassen. Das Einladungsschreiben enthält auch Informationen über das Früherkennungsprogramm und die Untersuchungsmethoden. Die Bayerische Krebsgesellschaft e.V. bezweifelt aber, dass diese für Frauen ausreichend sind, um eine gute Entscheidung treffen zu können.
„Frauen müssen in Kürze zwischen PAP-Abstrich und HPV-Test wählen, ohne die Vor- und Nachteile beider Methoden ausreichend zu kennen und ohne die Möglichkeit, ihre Wahl in den nächsten fünf Jahren zu revidieren. Damit werden sie
ungewollt Teil eines großangelegten Experiments mit ungewissem Ausgang“, kritisiert Professor Marion Kiechle, Direktorin der Frauenklinik am Klinikum rechts der Isar der TU München. „Da es bisher keine wissenschaftlichen Studien gibt, die den HPV-Test als alleinige und sichere Untersuchungsmethode zur Früherkennung von Gebärmutterhalskrebs bestätigen, rate ich allen Frauen bei dieser Entscheidung ihren Frauenarzt einzubeziehen und vorerst beim jährlichen PAP-Abstrich zu bleiben“; empfiehlt Marion Kiechle, Expertin für Frauenheilkunde.
Der PAP-Abstrich, benannt nach dem griechischen Arzt Dr. George Papanicolaou, ist Früherkennungsmethode Nr.1 in Deutschland. Regelmäßig angewendet findet er viele Zellveränderungen und kann so der Entstehung von Gebärmutterhalskrebs entgegenwirken. So sank seit seiner Einführung im Jahr 1971 die Zahl der Neuerkrankungen und der Todesfälle um bis zu 75 Prozent. Heute macht Gebärmutterhalskrebs mit jährlich rund 4.600 Neuerkrankungen nur noch 2,1 Prozent aller bösartigen Krebsarten der Frau aus. „Der Erfolg wäre noch größer, würden alle Frauen ab 20 Jahre einmal im Jahr zur Krebsvorsorge gehen. Tatsächlich nahmen rund 60 Prozent der erkrankten Frauen in den letzten fünf
Jahren vor der Diagnose nicht an der Früherkennungsuntersuchung teil. Bleibt also zu klären, wie wir diese Frauen in Zukunft besser erreichen“, bestätigt Professor Günter Schlimok, Präsident der Bayerischen Krebsgesellschaft.
Der HPV-Test deckt Infektionen mit humanen Papillomviren (HPV) auf. Diese, vor allem die Risiko-Gruppen 16 und 18, können Gebärmutterhalskrebs auslösen, wenn die Infektion nicht ausheilt. Bei etwa 10 Prozent aller Frauen ist dies der Fall, bei ihnen kann es nach 10-15 Jahren zu Zellveränderungen am Gebärmutterhals kommen. Aber der HPV-Test erkennt keine Krebsvorstufen.Deshalb setzen Frauenärzte den HPV-Test heute vor allem bei Frauen ab 30 Jahren ein, umauffällige Befunde abzuklären und die Diagnose durch den PAP-Abstrich sinnvoll zu ergänzen. Bei positivem Testergebnis können weitere Untersuchungen dabei helfen, mögliche Krebsvorstufen frühzeitig zu entdecken. „Deshalb empfehlen wir für Frauen ab 30 Jahren eine Kombination aus PAP-und HPV-Test. Sie bietet derzeit den besten Schutz und verringert auch das Risisko falsch-positiver oder falsch-negativer Testergebnisse, die wir zum heutigen Zeitpunkt bei beiden Untersuchungsmethoden noch nicht völlig ausschließen können“, so Kiechle.
Für Frauen zwischen 20 und 30 Jahren ändert sich vorerst nichts, da bei ihnen HPVInfektionen häufiger sind, aber auch oft von selbst ausheilen. Deshalb wird für diese Altersgruppe auch kein routinemäßiger HPV-Test empfohlen.
Quelle: Bayrische Krebsgeselllschaft e.V.
DKK 2016 – Krankheitsbewältigung: Neue Patientenleitlinie zur Psychoonkologie
Der Bundesverband Prostatakrebs Selbsthilfe e.V. (BPS) weist auf eine neue Behandlungsleitlinie zur Psychoonkologie hin, die von der Stiftung Deutsche Krebshilfe und medizinischen Fachgesellschaften gemeinsam mit Patientenvertretern entwickelt wurde.
Download der Patientenleitlinie
Im Rahmen des laufenden 32. Deutschen Krebskongresses in Berlin ist die neue Patienten-Leitlinie „Psychoonkologie – Psychosoziale Unterstützung für Krebspatienten und Angehörige“ erschienen. Die Empfehlung beruht auf der bereits bestehenden Handlungsempfehlung der ärztlichen S3-Leitlinie “Psychoonkologische Diagnostik, Beratung und Behandlung von erwachsenen Krebspatienten” des Leitlinienprogramms Onkologie und damit auf dem besten derzeit verfügbaren medizinischen Wissen. „In dem Zusammenhang wünschen wir uns sehr, dass die Ärzte die neue Empfehlung umsetzen“, so Joachim Böckmann, Vorstandsmitglied des Bundesverbandes Prostatakrebs Selbsthilfe e.V. (BPS) und Vorsitzender des BPS-Arbeitskreises „Psychoonkologie“ am Freitag in Berlin.
Die Diagnose Krebs verändert das Leben von Patienten und deren Angehörigen. Oftmals sind nicht körperliche sondern seelische und soziale Belastungen die Folge. Hier setzt die Psychoonkologie an, sie hilft Patienten, mit den vielfältigen Veränderungen besser umgehen zu können.
Eine weitere Besonderheit? Die Patientenbroschüre ist in einer laienverständlichen Sprache geschrieben. „Dies ist äußerst wichtig für Patienten und Angehörige. Fachbegriffe sind bei Medizinern an der Tagesordnung, führen aber oft zur Verunsicherung bei Patienten. Dies ist nun vorüber“, so Böckmann weiter. Die neue Patienten-Leitlinie wurde von der Stiftung Deutsche Krebshilfe (DKH), der Deutschen Krebsgesellschaft (DKG) und von den Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF) finanziert und gemeinsam mit Patientenvertretern in den vergangenen zwei Jahren entwickelt. Der BPS war an der Erarbeitung intensiv beteiligt. „Wir sind mit dem Ergebnis sehr zufrieden.
Gerade viele Männer tun sich mit ihrer Psyche recht schwer! Diese Leitlinie hilft, Ängste und bekannte Zurückhaltung der Männer ein wenig zu überwinden“, so BPS-Vertreter und Mitglied der Arbeitsgruppe Berthold Isele. Ursula Reitberger vom BPS-Arbeitskreis „Frauen“ kommentierte vergangenes Jahr die Konsultationsfassung, sie wünscht sich: „Die Bedeutung der Psychoonkologie sollte an Wert gewinnen, sowohl in der Öffentlichkeit, als auch innerhalb der Ärzteschaft. Es wäre schön, wenn die neue Patientenversion dazu beitragen könnte.“
Quelle: Bundesverband Prostatakrebs Selbsthilfe e.V. – BPS
DKK 2016: Der informierte Patient – Individuell beraten, gemeinsam entscheiden

Broschüre als download beim Bundesgesundheitsministerium: “Nationaler Krebsplan” :
Um Betroffene in Deutschland bestmöglich zu unterstützen, hat die Deutsche Krebshilfe ihren telefonischen Beratungsdienst modernisiert. Seit Oktober 2014 können Ratsuchende die Mitarbeiter und Mitarbeiterinnen des INFONETZ KREBS kontaktieren. Die kostenfreie Beratung beruht dabei auf einer Datenbank nach aktuellem Stand der Medizin und Wissenschaft, die in Zusammenarbeit mit der Deutschen Krebsgesellschaft entwickelt wurde. „Im vergangenen Jahr haben die Beraterinnen und Berater des INFONETZ KREBS insgesamt rund 10.000 Gespräche geführt und schriftliche Anfragen beantwortet. Eine Zahl, die uns den großen Informationsbedarf nochmal eindrucksvoll bestätigt und uns außerdem zeigt, welch großes Vertrauen Betroffene in Deutschland dem INFONETZ KREBS entgegenbringen“, so Nettekoven.
Für viele Betroffene ist das Internet häufig das erste Recherchemittel. Es hält jedoch eine wahre Flut an Informationen bereit, und nur schwer lässt sich zwischen seriösen und interessengesteuerten Aussagen unterscheiden. „Schon auf der ersten Seite der Suchmaschine tauchen außerdem alle Reiz- und Schreckenswörter auf“, beschreibt Andrea Hahne, Vorstandsvorsitzende vom BRCA-Netzwerk – Hilfe bei Familiärem Brust- und Eierstockkrebs, die Situation aus der Sicht einer Betroffenen. Als kompetente Ansprechpartner nennt sie in diesem Zusammenhang auch die Krebsselbsthilfe-Organisationen, die bei der Beratung auf eigene Erfahrungen zurückgreifen und damit authentisch berichten können.
Für die behandelnden Ärzte auf der anderen Seite besteht eine besondere Herausforderung darin, statistische Zusammenhänge zu erfassen und ihren Patienten zu vermitteln. Aussagen wie „Die relative Überlebensrate liegt bei 57 %“ oder „Die Rezidivwahrscheinlichkeit beträgt 12 %“ können Patienten nur schwer einordnen. Selbst für Ärzte sind statistische Angaben mitunter schwer abzuwägen. „Mangelndes Verständnis für Statistik kann aber leicht zu falschen Entscheidungen führen“, erklärte Professor Dr. Gerd Gigerenzer, Direktor des Harding Zentrums für Risikokompetenz und des Forschungsbereichs Adaptives Verhalten und Kognition am Berliner Max-Planck-Institut für Bildungsforschung. Eine fundierte statistische Ausbildung von Medizinstudenten und bereits praktizierenden Ärzten sei daher dringend erforderlich.
Zu wenig Zeit für den einzelnen Patienten auf Seiten der Ärzte und der Pflege, häufig wechselnde Behandler und mangelnde Teamkommunikation behindern aktuell den Prozess des gemeinsamen Entscheidens. Dies stellte Dr. Isabelle Scholl vom Institut und Poliklinik für Medizinische Psychologie des Universitätsklinikums Hamburg-Eppendorf in einer Studie fest. „Nur selten werden Therapieentscheidungen heute gemeinsam von Arzt und Patient getroffen“, erklärte Scholl. Um dieses Problem anzugehen, hat sie ein Programm entwickelt, das helfen soll, die gemeinsame Entscheidungsfindung in den medizinischen Alltag zu integrieren.
Krebs ist eine Erkrankung, die überwiegend im höheren Alter auftritt. Ältere Patienten haben oft eine Vielzahl von Gesundheitsproblemen und Funktionseinschränkungen, die eine entsprechende Unterstützung notwendig machen. „Die ohnehin schwierige Aufklärung eines Patienten über Diagnose und Therapieoptionen bei einer Krebserkrankung wird oft zusätzlich durch kognitive Einschränkungen des Patienten und die Notwendigkeit der Aufklärung von Angehörigen erschwert“, erklärte Prof. Dr. Elisabeth Steinhagen-Thiessen, Geriaterin an der Charité – Universitätsmedizin Berlin. „Wir brauchen eine vertrauensvolle fächerübergreifende Zusammenarbeit der Onkologie, Palliativmedizin und Geriatrie, um die Herausforderungen bei älteren onkologischen Patienten zu meistern und optimal behandeln zu können.“
Quelle: Deutscher Krebskongress 2016 – Veranstalter: Stiftung Deutsche Krebshilfe / Deutsche Krebsgesellschaft e.V.
Moderne Krebsmedizin: präventiv, personalisiert, präzise und partizipativ
Die Chancen moderner Krebsmedizin: innovative Therapien für den individuellen Patienten
Anhand der Forschungsergebnisse der Wissenschaftler um Professor Dr. Matthias Fischer von der Universitätskinderklinik zu Köln wird deutlich, wie wichtig die genaue molekulare Charakterisierung von Tumoren für die Entwicklung verbesserter Therapien ist. Der Mediziner untersucht genetische Veränderungen im Neuroblastom, das zu den häufigsten Tumorarten im Kindesalter gehört. In manchen Fällen bildet sich das Neuroblastom ohne jegliche Therapie komplett zurück, bei anderen Patienten jedoch schreitet es trotz Therapie unaufhaltsam voran. Die Gründe dafür waren bisher weitgehend unbekannt. Die Kölner Wissenschaftler konnten nun die genetischen Veränderungen, die zu einem aggressiven Krankheitsverlauf führen, identifizieren. „Unsere Erkenntnisse verändern unser Verständnis der Entwicklung des Neuroblastoms fundamental und könnten in Zukunft Diagnostik und Therapie des Neuroblastoms maßgeblich beeinflussen“, so Professor Fischer.
Dr. Fritz Pleitgen, Präsident der Deutschen Krebshilfe, hält es für wichtig, bei allen Diskussionen zu den verschiedenen Themenkomplexen des Kongresses immer die Patientenbelange im Blick zu haben. Dabei dürfe auch der zwischenmenschliche Aspekt der Krebsmedizin nicht vernachlässigt werden. „Der Krebspatient von heute möchte als aktiver, gleichberechtigter Partner angesprochen werden. Die traditionell geprägte Arzt-Patient-Beziehung ist ein Auslaufmodell – der paternalistisch handelnde Arzt hält den heutigen Herausforderungen nicht mehr stand. Die Patienten wollen aktiv zu einer Verbesserung des Krankheitsverlaufes beitragen und mitentscheiden.“ Hierbei gelte es insbesondere, die kommunikativen Kompetenzen von Ärzten und anderen Heilberuflern zu verbessern sowie die Gesundheitskompetenz der Allgemeinbevölkerung und insbesondere der Krebspatienten zu stärken.
Deutlich weniger Neuerkrankungen und Todesfälle seit Einführung der Vorsorge-Darmspiegelung
2002 wurde die Vorsorge-Koloskopie in das gesetzliche Krebsfrüherkennungs-Programm in Deutschland aufgenommen. Zwischen 2003 und 2012 sank die altersstandardisierte Darmkrebs-Neuerkrankungsrate in Deutschland um rund 14 Prozent, wie Wissenschaftler im Deutschen Krebsforschungszentrum nun berechneten. Der Rückgang zeigte sich am stärksten in den Altersgruppen ab 55 Jahren, in denen die Untersuchung angeboten wird. Die altersstandardisierte Darmkrebs-Sterblichkeit sank um fast 21 Prozent bei Männern und sogar um über 26 Prozent bei Frauen.
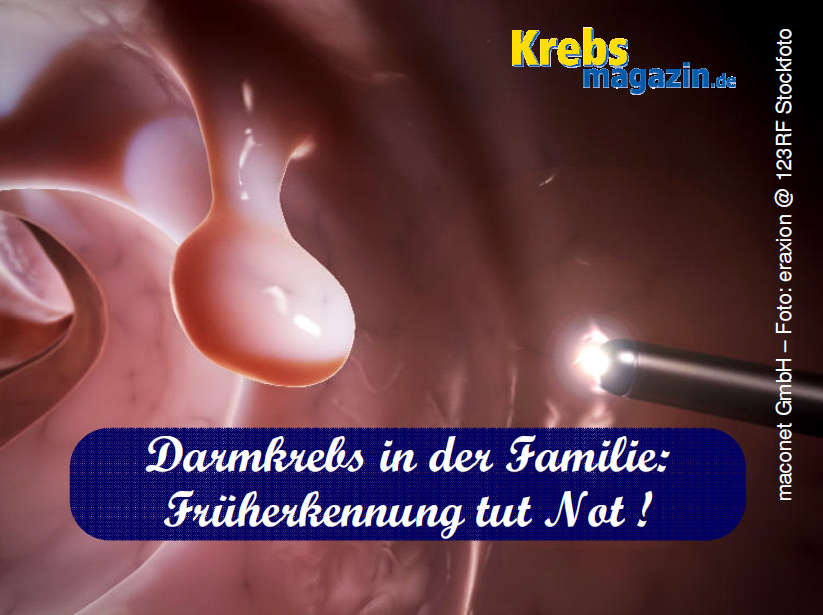
Die Darmspiegelung ist Früherkennung und zugleich echte „Krebsvorsorge“; da eventuell entdeckte Krebsvorstufen direkt bei der Untersuchung entfernt werden können. Im Oktober 2002 wurde die „Vorsorge-Koloskopie“, so der Fachbegriff, für Versicherte ab 55 Jahren in das gesetzliche Krebsfrüherkennungsprogramm in Deutschland aufgenommen. Zwischen 2003 und 2012 nahmen etwa 20-30 Prozent der Anspruchsberechtigten dieses Angebot wahr.
Hermann Brenner und seine Kollegen im Deutschen Krebsforschungszentrum (DKFZ) haben nun gemeinsam mit Wissenschaftlern vom Krebsregister Saarland und der Universität Lübeck untersucht, ob und in welchem Umfang die Vorsorge-Koloskopie bereits zehn Jahre nach ihrer Einführung Wirkung zeigt.
Da Darmkrebs sich in den meisten Fällen sehr langsam über viele Jahre entwickelt, wird der volle Effekt der Präventionsmaßnahme erst längerfristig zum Tragen kommen. Doch schon zwischen 2003 und 2012 sank die altersstandardisierte Neuerkrankungsrate in Deutschland um 13,8 Prozent bei Männern und um 14,3 Prozent bei Frauen. Die altersstandardisierte Darmkrebs-Sterblichkeit sank um 20,8 Prozent bei Männern und sogar um 26,5 Prozent bei Frauen.
Der starke Rückgang an neu diagnostizierten Darmkrebs-Fällen betraf selektiv die Altersgruppen ab 55 Jahren. Zuvor war die Neuerkrankungsrate über mehrere Jahrzehnte angestiegen, erst im Untersuchungszeitraum kam es zur Trendumkehr. In den Altersgruppen unter 55 Jahren, denen die Vorsorge-Untersuchung nicht angeboten wird, war dagegen kein vergleichbarer Rückgang der Neuerkrankungen zu beobachten.
Die beobachteten Muster sprechen dafür, dass die Vorsorge-Darmspiegelung ganz wesentlich dazu beiträgt, die Darmkrebs-Neuerkrankungsrate und Sterblichkeit in Deutschland zu senken. Nach den längerfristigen Erfahrungen aus den USA erwarten die Wissenschaftler, dass sich dieser Rückgang sowohl der Neuerkrankungsrate als auch der Sterblichkeit in den kommenden Jahren weiter deutlich fortsetzt und noch verstärkt.
„Bei der Koloskopie werden viele Tumoren in einem frühen Stadium mit guten Heilungschancen entdeckt, deshalb geht die Sterblichkeit sogar noch stärker zurück als die Neuerkrankungsrate“, erklärt der Epidemiologe Michael Hoffmeister vom DKFZ. Studienleiter Hermann Brenner ergänzt: „Heute gibt es in Deutschland jedes Jahr mehr als 60.000 Darmkrebs-Neuerkrankungen und mehr als 25.000 Darmkrebs-Todesfälle. Die meisten dieser Fälle könnten durch eine Darmspiegelung vermieden werden – das ist das beste Argument dafür, dieses effektive Vorsorgeangebot zu nutzen!“.
Die Grundlage für die Berechnung der Neuerkrankungsrate waren die Daten der epidemiologischen Krebsregister, für die Berechnung der Mortalität die amtliche Todesursachenstatistik. Längerfristige Trends wurden anhand der Daten des Krebsregisters Saarland ermittelt, das bereits seit langem Krebsfälle vollständig erfasst.
Quelle: Deutsches Krebsforschungszentrum DKFZ (PM 16 08)
Hermann Brenner, Petra Schrotz-King, Bernd Holleczek, Alexander Katalinic, Michael Hoffmeister: Rückgang der Darmkrebs-Inzidenz und Mortalität in Deutschland – Analyse zeitlicher Trends in den ersten 10 Jahren nach Einführung der Vorsorge-Koloskopie – Deutsches Ärzteblatt, 19. Februar 2016
Genetisches Profiling – In der Krebsmedizin ist die genetische Diagnostik mittlerweile unverzichtbar
Anlässlich des 32. Deutschen Krebskongresses 2016 in dessen Rahmen am 27. Februar auch der Krebsaktionstag für Laien und Betroffene angeboten wird, hat die Deutsche Krebsgesellschaft e.V. und die Deutsche Krebshilfe gemeinsam mit der Berliner Krebsgesellschaft drei Referenten interviewt, die wir hier ungekürzt veröffentlichen möchten.
Noch vor wenigen Jahren war die DNA-Sequenzierung ausschließlich ein Werkzeug der Grundlagenforscher zur Entschlüsselung des genetischen Codes. Mittlerweile hat diese Technik Einzug in die Klinik gehalten. Denn Genmutationen, die man im Tumor findet, können wertvolle Informationen für die gezielte Therapieauswahl liefern.
Prof. Dr. Christoph Röcken, Sprecher der Arbeitsgemeinschaft Onkologische Pathologie in der Deutschen Krebsgesellschaft, erklärt im Interview, wie ein genetisches Tumorprofil erstellt wird und beschreibt die Herausforderungen.
Herr Professor Röcken, können Sie Beispiele nennen, wo eine Genveränderung im Erbgut des Tumors heute schon den Weg zur gezielten Therapie weist?
Das gilt mittlerweile beim Dickdarmkrebs, beim Lungenkrebs, beim schwarzen Hautkrebs, bei Hirntumoren und seit 2015 auch beim Eierstockkrebs. Bei diesen Krebsarten erhalten Pathologen häufig den Auftrag, herauszufinden, ob der Tumor bestimmte Mutationen trägt.
Wie wird das Ausgangsmaterial für die Analyse gewonnen?
Wir starten mit Biopsiematerial oder mit Tumorgewebe aus einer OP und fertigen daraus zunächst Gewebeschnitte an. Anschließend grenzen wir unter dem Mikroskop das Tumorareal ein und berücksichtigen dabei die Heterogenität des Tumors. Die fraglichen Areale werden gezielt herauspräpariert (mikrodisseziert), man gewinnt daraus die DNA und untersucht sie anschließend mit einer DNA-Sequenzierung auf Mutationen.
Welche Sequenzierungsmethoden kommen dabei zum Einsatz?
In der diagnostischen Routine geht es häufig um die Frage, ob ein bestimmtes Gen eine bestimmte Mutation trägt. D.h. der entsprechende Gen-Abschnitt wird zunächst vervielfältigt und dann einer klassischen Sanger-Sequenzierung unterzogen. Mittlerweile sind aber viele Gene bekannt, die in der Diagnostik und Therapie eine Bedeutung haben. Will man die alle mit der klassischen Methode überprüfen, muss man jedes Gen einzeln sequenzieren – ein enormer Zeitaufwand. Das Next Generation Sequencing, kurz NGS, erlaubt die parallele Sequenzierung vieler Gene. Damit lassen sich z. B. 10 bis 40 Gene auf einmal untersuchen, und zwar in einer sogenannten Panel-Sequenzierung. Das steigert die Effizienz der Sequenzierung enorm.
Mit sogenannten Liquid Biopsies wollen die Experten mittlerweile auch im Blut nach der mutierten Krebs-DNA suchen. Wie zuverlässig ist diese Diagnostik?
Dass Tumor-DNA oder auch Tumorzellen im Blut vorkommen, weiß man schon länger. Hämatologen nutzen das bei bestimmten Leukämien, und zwar zur Bestimmung der Resterkrankung nach der Therapie. Diese Leukämien tragen eine charakteristische Mutation; je geringer die Konzentration an mutierter DNA im Blut, desto geringer die minimale Resterkrankung. Auch solide Tumoren können beim Untergang von Tumorzellen DNA ins Blut freisetzen. Das gilt allerdings nicht für alle Tumorarten in jedem Tumorstadium. Annähernd 100% der Patienten mit fortgeschrittenem Darmkrebs weisen zirkulierende Tumor-DNA im Blut auf, nur 40% beim Prostata- oder Nierenkarzinom, und beim Hirntumor findet man gar keine Tumor-DNA im Blut.
Gibt es noch weitere Einschränkungen?
Man muss die Mutation, nach der gesucht werden soll, genau kennen. Eine Liquid Biopsy zur Suche nach einer Genveränderung, die der Tumor gar nicht trägt, macht keinen Sinn. An der Erstellung eines genetischen Profils des Tumors kommt man also nicht vorbei. Außerdem kommen einige der Mutationen, die wir in bösartigen Tumoren finden, auch bei gutartigen Tumoren vor. Insgesamt ist also noch einiges an Standardisierung und Qualitätssicherung nötig, bevor die Liquid Biopsy bei Patienten mit soliden Tumoren routinemäßig angewendet werden kann. Zur Überprüfung des Therapieansprechens bei Patienten mit einer hohen Tumorlast könnten Liquid Biopsies aber durchaus nützlich sein.
Was verändert sich durch die genetische Diagnostik in der Pathologie?
Für die Einteilung von Tumoren ist sie mittlerweile unverzichtbar und ich sehe darin eine große Chance, um die Therapie noch genauer auf die Biologie des Tumors abstimmen zu können. Natürlich unterliegt diese Art der Diagnostik einer großen Dynamik, und wir sind gefordert, mit dem raschen Zuwachs an Wissen und der Entwicklung neuer Methoden Schritt zu halten. Deshalb sind Kongresse wie der DKK 2016 wichtig, bei dem die Experten zusammenkommen, um ihr Wissen auszutauschen. Vor allem im translationalen Programmteil des DKK 2016 sind die Themen Molecular Diagnostics, Next Generation Sequencing und Liquid Biopsy vertreten. Ich verspreche mir interessante Beiträge und spannende Sitzungen vom DKK 2016.
Quelle: Deutsche Krebsgesellschaft, Deutsche Krebshilfe
Kinderwunsch trotz Krebs – wer arm ist, hat das Nachsehen
Auf dem CDU-Bundesparteitag in Karlsruhe steht ein Antrag der Frauen Union zur Diskussion (Antrag D158), der die “Technisierung der Fortpflanzung” kritisiert. Einige Fragen der Kinderwunschmedizin werden in einem Atemzug mit dem Klonen von Menschen genannt. Die Deutsche Stiftung für junge Erwachsene mit Krebs weist auf die Nöte der jungen Patientinnen und Patienten mit Krebs hin und fordert eine Differenzierung der Debatte. Fruchtbarkeitserhaltende medizinische Maßnahmen bei Krebs dürfen nicht in den Dunstkreis einer Stigmatisierung geraten. Vielmehr sollten sie als integraler Teil der Krebsbehandlung von den Krankenkassen finanziert werden.

Junge Erwachsene im Alter von 18 bis 39 Jahren mit Krebserkrankungen haben heute eine Heilungschance von 80 Prozent. Kehrseite der Medaille sind die Nebenwirkungen. So führen Chemotherapie und Bestrahlung häufig zum Verlust der Fruchtbarkeit. Dabei könnten heute Eizellen oder Eierstockgewebe und Sperma vor vielen Krebsbehandlungen entnommen und durch Einfrieren konserviert werden. So bliebe die Chance erhalten, später eine Familie mit eigenen Kindern zu gründen. “Die Fortschritte der Reproduktionsmedizin können für diese jungen Menschen ein Segen sein”, so Prof. Mathias Freund, Kuratoriumsvorsitzender der Deutschen Stiftung für junge Erwachsene mit Krebs und Geschäftsführender Vorsitzender der DGHO Deutsche Gesellschaft für Hämatologie und Medizinische Onkologie e.V..
Aufklärung vor der Behandlung – viel zu selten
Junge Krebspatientinnen und -patienten klagen über die Missachtung des fundamentalen Wunsches nach Familie und Kind. Die 35-jährige Studentin Andrea Voß hatte ein Hodgkin-Lymphom und wurde erfolgreich behandelt. “Als Patientin wurde ich vor der Chemotherapie nicht ausreichend aufgeklärt, dass ich als Folge der Therapie unfruchtbar werden könnte. Ich hatte fast den Eindruck, dass bei Krebspatientinnen erst gar nicht an den Wunsch nach Gründung einer Familie mit eigenen Kindern gedacht wird. In dieser existenziellen Situation ist der Kopf einfach zu voll, so dass ich zu dem Zeitpunkt auch nicht daran gedacht habe. Durch die Entnahme von Eizellen vor der Therapie hätten junge Frauen wie ich eine Chance, eine Familie zu gründen”, so Voß.
Hohe Kosten – wer arm ist, hat das Nachsehen
Aber selbst wenn das Thema rechtzeitig angesprochen wird, ist das Problem noch nicht gelöst. Denn die Krankenkassen bezahlen die fruchtbarkeitserhaltenden Maßnahmen in der Regel nicht. “Für die jungen Frauen kosten die Medikamente für die Eizell-Stimulation, die Entnahme und die Konservierung mehr als 3.000 Euro. Da die Krankenkassen nicht zahlen, heißt das: Nur wer Geld hat, kann sich die Chance auf eigene Kinder leisten”, so Freund. “Falls die Politik, wie im aktuellen Parteitagsantrag gefordert, auch ein Verbot der Kostenübernahme durch Unternehmen für deren Angestellte festschreiben sollte, wäre das ein weiterer Stein in der Mauer der sozialen Ungerechtigkeit.”
“Fast wie eine zweifache Bestrafung”
Andrea Voß sagt: “Während einer Krebserkrankung sind die finanziellen Mittel extrem eingeschränkt. Eine Eizellentnahme und -konservierung können sich die meisten schlicht und ergreifend nicht leisten. Das führt zu einer noch stärkeren seelischen Belastung. Ich erlebe das fast als zweifache Bestrafung – erst durch die Erkrankung, und dann nimmt man uns auch noch die Chance auf eine Familie mit eigenen Kindern.” Michael Oldenburg, Vorstand der Deutschen Stiftung für junge Erwachsene mit Krebs, erklärt: “Nicht nur die jungen Frauen sind betroffen. Die Kosten für die Spermakonservierung sind zwar geringer, doch werden auch sie nicht übernommen. Kinderwunsch und Familienplanung werden bei den jungen Männern bei der Krebsdiagnose viel zu selten thematisiert. Die notwendige Aufklärung und Zuwendung geht in der täglichen Zeitnot allzu oft unter. Nach Chemotherapie oder Bestrahlung ist es dann zu spät.”
Die Gesellschaft muss die Chance auf ein Kind ermöglichen!
Jedes Jahr erkranken 15.000 junge Menschen im Alter von 18 bis 39 Jahren an Krebs. Prof. Freund: “Natürlich gibt es kein einklagbares Recht auf ein Kind, aber es muss das Recht auf eine Chance geben. Und genau diese Chance rauben wir vielen jungen Menschen mit Krebs heute noch. Deshalb fordern wir die Kostenübernahme für die Fruchtbarkeitserhaltung im Rahmen der Krebsbehandlung.”
Quelle: Deutsche Stiftung für junge Erwachsene und Krebs
Über Deutsche Stiftung für junge Erwachsene mit Krebs
Für junge Erwachsene bedeutet die Krebsdiagnose häufig einen gravierenden Einschnitt in die gesamte Lebens- und Zukunftsplanung. Plötzlich sehen sie sich mit besonderen Problemen und Entscheidungen auch außerhalb der Krankheit konfrontiert: Kinderwunsch und Familienplanung, die mögliche Unterbrechung des Ausbildungsweges oder wirtschaftliche und soziale Notlagen. Themen, die neben der bestmöglichen Krebstherapie in den Vordergrund rücken. Hier setzt die “Deutsche Stiftung für junge Erwachsene mit Krebs” an und möchte durch die Förderung von Wissenschaft und Forschung sowie des öffentlichen Gesundheitswesens junge Betroffene unterstützen und begleiten. Die Stiftung möchte ein Ansprechpartner sein für alle Fragen von Patientinnen und Patienten, Angehörigen, Wissenschaftlern, Unterstützern und der Öffentlichkeit.
Krebs erforschen. Zukunft spenden. Gemeinsam mit Ihnen!
Die Arbeit der Deutschen Stiftung für junge Erwachsene mit Krebs wird ausschließlich durch Spenden finanziert und erfolgt auf ehrenamtlicher Basis. Aus diesem Grund ist jede – noch so kleine – Spende wichtig. Durch Ihre Spende helfen Sie uns bei der Förderung von Forschungsprojekten, beim Aufbau eines Netzwerks von Spezialistinnen und Spezialisten oder bei der Weiterentwicklung der Aus-, Fort- und Weiterbildung. Damit unterstützen Sie uns, jungen Menschen mit Krebs zu helfen.
Patientenbroschüre zum Thema “Schwarzer Hautkrebs” – Malignes Melanom
Die Diagnose „Schwarzer Hautkrebs“ (auch: malignes Melanom) ist für Betroffene zunächst ein Schock. Das Leben sowohl der Patienten als auch der Angehörigen verändert sich auf einen Schlag. Um Sicherheit im Umgang mit der Krebserkrankung und der Behandlung zu gewinnen, ist es vor allem wichtig, dass sich Patienten aktiv damit auseinander setzen und gut informieren.
Bei unseren Recherchen über neue Patientenbroschüren sind wir auf die Internetseite des Pharmaunternehmens Bristol- Myers Squibb gestossen, die Melanom-Patienten und ihre Angehörigen auf der Website www.melanom-wissen.de eine aktuelle Broschüre zur Verfügung stellt. .
.
Sie informiert über die Erkrankung, Diagnose und Therapie des malignen Melanoms sowie über die Nachsorge und psychoonkologische Betreuung. Darüber hinaus bietet sie hilfreiche Tipps und eine Übersicht anerkannter Informationsquellen.
Vorsorge und Früherkennung sind wichtig
Eine weitere Broschüre fasst Wissenswertes zur Vorsorge und Früherkennung von schwarzem Hautkrebs zusammen. Neben den verschiedenen Hauttypen und den Risikofaktoren für die Entstehung eines Melanoms wird dabei das professionelle Hautkrebs-Screening erläutert und eine Anleitung zur regelmäßigen Selbstuntersuchung der Haut gegeben. Zudem enthält die Broschüre Tipps zum Sonnenschutz und geht auf die Besonderheiten sensibler Kinderhaut ein.
Quelle: BMS Bristol-Myers Squibb – Webseite: www.melanom-wissen.de
Prostatakrebs: OP, Bestrahlung oder Brachytherapie? – Strahlentherapeuten empfehlen, über Nebenwirkungen intensiv aufzuklären
Jedes Jahr erkranken in Deutschland etwa 64 500 Männer an Prostatakrebs. Inkontinenz und andere Blasenstörungen gehören für diese Patienten zu den schlimmsten Folgen der Behandlung. Dies kam in einer Studie heraus, die die Lebensqualität mithilfe von Tests aus der ökonomischen Spieltheorie untersucht hat. Frühere Studien hatten gezeigt, dass die Strahlentherapie gegenüber der Operation Vorteile bringt. Es kommt seltener zu Komplikationen an den Harnwegen, erklärt die Deutsche Gesellschaft für Radioonkologie (DEGRO).
Bei Patienten mit lokal begrenztem Prostatakrebs gibt es drei Behandlungsoptionen: Bei einer Operation wird die gesamte Prostata entfernt. Da zusammen mit der Prostata auch Teile der Harnröhre und Nerven zur Steuerung der Blasenfunktion verloren gehen können, sind Harnwegskomplikationen als Folge möglich. Professor Dr. med. Frederik Wenz, Direktor der Klinik für Strahlentherapie und Radioonkologie am Universitätsklinikum Mannheim, erläutert: „In leichten Fällen ist dies eine Inkontinenz, also die fehlende Kontrolle über das Wasserlassen. In schweren Fällen kann es zu Schmerzen oder zu einer Blockade der Harnwege kommen.“
Durch eine US-amerikanische Studie zu Langzeitfolgen nach Prostatakrebstherapie aus dem Jahr 2013 weiß man, dass diese Komplikationen nach einer Strahlentherapie seltener auftreten als nach der Operation. Dies gilt sowohl für die Abtötung der Krebszellen durch eine Bestrahlung von außen (externe Strahlentherapie) als auch durch Einlage von schwach strahlenden, kleinen Jod-Stäbchen („Seeds“) in die Prostata (Brachytherapie).
Ein Team um Montse Ferrer vom Hospital del Mar Research Institute in Barcelona hat nun das Thema Nebenwirkungen und Lebensqualität bei 580 Patienten, deren Prostatakrebs durch eine Operation, eine externe Strahlentherapie oder mit Brachytherapie behandelt wurde, mit Hilfe von Tests aus der ökonomischen Spieltheorie untersucht. Im ersten Test, dem „Time-Trade-Off“, wurden die Patienten nach der Behandlung gefragt, wie viele Jahre ihres Lebens sie dafür eintauschen würden, wenn sie die Nebenwirkungen der Therapie nicht länger ertragen müssten. Am ehesten waren dazu die operierten Patienten bereit, denen ein Leben ohne Operationsfolgen fünf Prozent der restlichen Lebenszeit wert war. Nach einer Brachytherapie waren die Patienten nur zu einer Verkürzung der Lebenszeit um drei Prozent bereit. Im zweiten Test sollten die Patienten angeben, welchen Anteil eines fiktiven Monatseinkommens von 1000 Euro sie für eine Beschwerdefreiheit bezahlen würden. Die operierten Patienten gaben im Durchschnitt an, 47 Euro zu zahlen, während die Patienten, die eine Brachytherapie erhalten hatten, 16 Euro weniger auszugeben bereit waren. Die extern bestrahlten Patienten gaben 30 Euro als Summe an. Im dritten Test wurde den Patienten eine fiktive Therapie angeboten, die die Komplikationen beseitigt, dafür aber mit einem Sterberisiko verbunden war. Patienten mit Komplikationen waren hier bereit, ein deutlich höheres Risiko einzugehen.
Patienten mit ausgeprägten Harnwegssymptomen nach der Operation wären eher bereit, Geld oder Lebenszeit zu investieren oder sogar ein Lebensrisiko einzugehen, um von ihren Beschwerden befreit zu werden, als diejenigen, die durch eine der beiden Formen der Strahlentherapie behandelt worden waren. Störungen der Darmkontrolle und der Sexualfunktion wurden dagegen von allen Patienten eher akzeptiert.
„Es ist bekannt, dass Harnwegskomplikationen nach der Operation häufiger auftreten können als nach einer externen Bestrahlung oder einer Brachytherapie“, erläutert DEGRO-Sprecher Wenz. „Die jetzige Studie zeige, dass Inkontinenz und Harnverhalt sehr stark auf die Lebensqualität einwirken und von vielen Patienten als sehr belastend empfunden werden. Vor Beginn der Behandlung sollten Patienten daher genau über mögliche Komplikationen und deren Auswirkung auf die Lebensqualität der jeweiligen Behandlungsmethode informiert werden, rät der Radioonkologe.
Quelle: DEGRO – Deutsche Gesellschaft für Radioonkologie
Literatur:
Ávila M, Becerra V, Guedea F, Suárez JF, Fernandez P, Macías V, Mariño A, Hervás A, Herruzo I, Ortiz MJ, Ponce de León J, Sancho G, Cunillera O, Pardo Y, Cots F, Ferrer M; Multicentric Spanish Group of Clinically Localized Prostate Cancer. Estimating preferences for treatments in patients with localized prostate cancer. International Journal of Radiation Oncology*Biology* Physics 2015; 91: 277-87. Abstract