Diagnostik und Therapie bei Eierstockkrebs  Leider gibt es keine typischen Frühsymptome bei dieser Erkrankung. Die möglichen Symptome sind eher unspezifisch, d. h. sie treten weit häufiger auf, ohne dass ein Eierstockkrebs vorliegt. Zu nennen sind Verdauungsbeschwerden, Unregelmäßigkeit des Stuhlgangs, Unterleibsschmerzen, Blutungen außerhalb der Periode bzw. nach den Wechseljahren, Unerklärliche Gewichtsabnahme, insbesondere bei gleichzeitiger Zunahme des Bauchumfangs. Letzteres weist aber schon auf ein fortgeschrittene Erkrankung hin. Da die Symptome meist unspezifisch sind und nicht primär an Eierstockkrebs denken lassen, wird die Diagnose meist erst im fortgeschrittenen Stadium entdeckt. Die Erkennung von Veränderungen der Eierstöcke ist durch eine Ultraschalluntersuchung durch die Scheide, wie sie die meisten Frauenärzte durchführen, möglich. Aber auch mit dieser Untersuchung können oft frühe Veränderungen und sehr kleine Tumoren nicht sicher genug vorhergesagt werden, so dass eine Reihenuntersuchung auch nicht sinnvoll ist. Zudem muss beachtet werden, dass die Ultraschalluntersuchung nicht im Leistungskatalog der gesetzlichen Krankenversicherungen zur Früherkennung vorgesehen ist und somit meist selbst bezahlt werden muss. Vorgehen bei Eierstockkrebs Bei Verdacht auf das Vorliegen eines Eierstockkrebs ist zunächst eine gründliche gynäkologische Untersuchung, welche auch eine Ultraschalluntersuchung beinhaltet, notwendig. Falls dieser Verdacht nach der gynäkologischen Untersuchung weiterhin bestehen sollte, sind gegebenenfalls weitere Untersuchungen (z. B. Röntgen der Lunge, Computertomographie des Bauches oder Blutuntersuchungen) notwendig. Letztendlich wird aber die Diagnose erst durch eine mikroskopische Untersuchung von Gewebe, das während einer Operation entnommen wird, gestellt. Die Operation hat neben der Diagnosesicherung aber auch weitere Funktionen: Im frühen Stadium wird eine sogenannte "Staginglaparotomie" durchgeführt. Ziel dieser Operation ist neben einer Entfernung des Tumors, der in diesem Stadium noch auf die Eierstöcke bzw. das Becken beschränkt ist, die Untersuchung des kompletten Bauchraumes auf Metastasen. 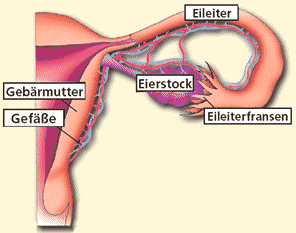 Nach der Operation ist in den meisten Fällen eine Chemotherapie notwendig. Im frühen Stadium (FIGO Stadium I) ist eine i.d. R. gut verträgliche Monotherapie mit Carboplatin ausreichend. Diese Therapie verursacht i.d. R. auch keinen Haarausfall. Es werden 4-6 Zyklen alle 3 Wochen als Infusion gegeben. Bei fortgeschritteneren Stadien ist in der Regel die Gabe einer Kombinationschemotherapie mit Carboplatin und Paclitaxel notwendig. Hierunter sind jedoch mehr Nebenwirkungen, insbesondere auch Haarausfall zu erwarten. Ziel der Operation und Chemotherapie ist die Heilung der Erkrankung, oder zumindest die langfristige Kontrolle unter Erhalt der Lebensqualität. Derzeit in der Diskussion ist die Gabe der Chemotherapie "intraperitoneal", also direkt in den Bauchraum. Nach Stand der derzeitigen Diskussion bringt dieses jedoch nur wenigen Patientinnen einen zusätzlichen Nutzen, bei (für alle) massiv erhöhter Rate an Nebenwirkungen. Die meisten Patientinnen mussten diese Therapie deswegen vorzeitig abbrechen. Derzeit wird im Rahmen von Studien insbesondere die zusätzliche Gabe von sogenannten "Biologicals" überprüft. Dies sind zum Beispiel Substanzen, die speziell die Bildung von Blutgefäßen am Tumor unterbinden und ihn somit "aushungern" (VEGF-Rezeptorantagonisten) oder Hemmstoffe von Wachstumsfaktoren der Krebszelle (EGFR-Antagonisten). Fragen Sie in der sie behandelnden Klinik nach der Möglichkeit der Teilnahme an einer Studie. Über derzeit in Deutschland angebotene Studien können Sie sich auch über die Homepage der AGO (www.ago-ovar.de) bzw. NOGGO (www.noggo.de/ovarial-ca.html) informieren. Nach Abschluss der Primärtherapie ist die Durchführung von regelmäßigen Nachsorgeuntersuchungen durch Ihren Frauenarzt notwendig. Diese sollte mindestens eine gynäkologische Untersuchung inklusive Ultraschall beinhalten. Die zusätzliche Untersuchung des Tumormarkers oder andere apparative Nachsorgeuntersuchungen wie Computertomographien, sind derzeit nicht Bestandteil der allgemeinen Nachsorgeempfehlungen, können aber im Einzelfall sinnvoll sein. Therapie bei Rezidiv Bei erneutem Auftreten der Krankheit spricht man von einem Rezidiv. Das Rezidiv ist in aller Regel nicht vollständig heilbar, allerdings stehen diverse wirksame Therapiemöglichkeiten zur Verfügung, um die Erkrankung oftmals lange Zeit zu kontrollieren. Dies ist zum einen die erneute Chemotherapie. Die Art der Chemotherapie hängt unter anderem von der Zeit bis zum Rezidiv und der Verträglichkeit der vorherigen Chemotherapie ab. Die Testung von Tumorgewebe auf die Sensibilität gegenüber einer Chemotherapie (sog. Chemosensitivitätstestung) kostet viel Geld, konnte aber bisher keinerlei Vorteile für die Patientinnen zeigen. Auch im Falle eines Rezidivs kann eine erneute Operation sinnvoll sein. Einen Vorteil bezüglich ihres weiteren Krankheitsverlaufs hat die Patientin durch diese Operation aber nur dann, wenn es gelingt den Tumor komplett zu entfernen. |